Здравоохранение в китае: Система «не болей». Почему китайское здравоохранение было не готово к эпидемии — Московский Центр Карнеги
Китайское здравоохранение. — Отечественные записки
Как видно из приведенных выше данных, удельный вес государства в расходах на здравоохранение в КНР составил в 2005 году всего 38,8%, тогда как по миру в целом он достигает 56%. На здравоохранение идет в КНР всего 1% государственного бюджета, тогда как в совокупности в странах мира с низкими доходами на эти цели расходуется 4,6% государственных средств. С начала реформ в 1978 году доля государства и нанимателей в структуре общих расходов на здравоохранение неизменно снижалась, а доля физических лиц — повышалась. В результате в 2004 году на государство приходилось только 17,1% расходов, на предприятия и социальные учреждения — 29,3%, а остальные 53,6% расходов на здравоохранение несли сами граждане1.
Среднедушевые затраты граждан на лечение растут значительно быстрее, чем их доходы. С 1998 по 2006 год в среднем за год в расчете на душу населения расходы на амбулаторное лечение увеличивались на 13%, а на больничное — на 11%2
 По данным социологических опросов, население в Китае ставит дороговизну медицинских услуг на первое место среди всех социальных проблем3. Расходы на эти услуги составляют в среднем 11,8% семейного бюджета, уступая лишь расходам на питание и образование. В 2003 году чистый годовой доход крестьянина составлял в среднем 2 622 юаня, а средняя стоимость его пребывания в больнице достигала 2 236 юаней. Поэтому для большинства крестьян больничное лечение не по карману.
По данным социологических опросов, население в Китае ставит дороговизну медицинских услуг на первое место среди всех социальных проблем3. Расходы на эти услуги составляют в среднем 11,8% семейного бюджета, уступая лишь расходам на питание и образование. В 2003 году чистый годовой доход крестьянина составлял в среднем 2 622 юаня, а средняя стоимость его пребывания в больнице достигала 2 236 юаней. Поэтому для большинства крестьян больничное лечение не по карману.Возросло социальное неравенство в доступе к медицинским услугам. По данным исследования, проведенного Академией общественных наук Китая, 80% государственных ассигнований на медицину идет на обслуживание социальной группы, основу которой составляют 8,5 млн правительственных чиновников и партийных функционеров; 2 млн правительственных и партийных деятелей разного ранга пользуются долгосрочными отпусками по болезни. Из них 400 тыс. чел. проводят длительное время в специальных стационарах для лечения и отдыха, расходы на которые составляют 50 млрд юаней в год 4.
Для городского населения в Китае существует система медицинского страхования. Однако из этой системы исключены учащиеся, лица, не имеющие постоянной занятости, безработные и приезжающие на работу в город жители села. Вплоть до недавнего времени обязательное медицинское страхование не распространялось и на работников негосударственных предприятий. Новый закон о трудовых контактах обязал предпринимателей обеспечивать своих работников медицинской страховкой. Ho многие из них уклоняются от этой обязанности, нанимая на работу преимущественно мигрантов и не заключая с ними трудового договора. По данным «Отчета об основных результатах 3-го исследования государственных здравоохранительных услуг», в 2003 году медицинская страховка полностью отсутствовала у 44,8% городских жителей и у 79% жителей села. Особенно велика доля лиц, не имеющих медицинской страховки, среди населения с низкими доходами. При этом она постоянно росла. В 1993 году не имели медицинской страховки примерно 50% городской бедноты, в 1998 году — 72%, а в 2003 году — 76%.
Оппоненты рыночников, напротив, видят главные беды здравоохранения в утрате государственными лечебными учреждениями социальной значимости, в их чрезмерной погоне за материальной выгодой. Отмечается, что в государственных, некоммерческих лечебных учреждениях заработная плата и бонусы сотрудников, как и текущие расходы учреждений, в основном финансируются за счет их собственной коммерческой деятельности, доля же государственного финансирования не превышает 6%. Отсюда проистекает стремление врачей прописывать больным много дорогих лекарств, назначать дорогостоящие обследования и процедуры. Государство контролирует цены примерно на 20% обращающихся на фармацевтическом рынке препаратов и за последние годы неоднократно проводило снижение цен. Однако регулируемые рынком цены на лекарства растут, иногда многократно. В подавляющем большинстве лечебных учреждений надбавки к цене отпускаемых лекарств достигают 30—40%, далеко превосходя установленный государством норматив в 15%.
Весной 2005 года из уст заместителя министра здравоохранения Ma Сяохуа прозвучал тезис о необходимости при введении в эту сферу рыночных механизмов отстаивать ведущую роль государства. По существу это положило начало пересмотру прежних основных принципов и акцентов проводившейся в течение двух десятилетий реформы здравоохранения, которая главный упор делала на внедрении рыночных отношений. Развернулась широкая кампании в прессе за то, чтобы главную роль в решении проблем здравоохранения взяло на себя государство. В совместном докладе Центра исследований развития при Госсовете КНР и Всемирной организации здравоохранения за 2005 год был сделан вывод: рыночная реформа здравоохранения в Китае в основном потерпела неудачу, прежде всего вследствие излишней ориентации на рынок и недостаточной роли государства.
По существу это положило начало пересмотру прежних основных принципов и акцентов проводившейся в течение двух десятилетий реформы здравоохранения, которая главный упор делала на внедрении рыночных отношений. Развернулась широкая кампании в прессе за то, чтобы главную роль в решении проблем здравоохранения взяло на себя государство. В совместном докладе Центра исследований развития при Госсовете КНР и Всемирной организации здравоохранения за 2005 год был сделан вывод: рыночная реформа здравоохранения в Китае в основном потерпела неудачу, прежде всего вследствие излишней ориентации на рынок и недостаточной роли государства.
Руководство страны вновь оказалось перед дилеммой: в каком направлении вести дальше реформу здравоохранения — в сторону ли дальнейшего разгосударствления, распродажи лечебных учреждений или, напротив, назад, в сторону прежней государственной медицины. Либо же пытаться как-то сочетать эти принципы. По существу такие споры не прекращались в течение всего времени реформ, но сегодня настал час, когда необходимо сделать принципиальный выбор.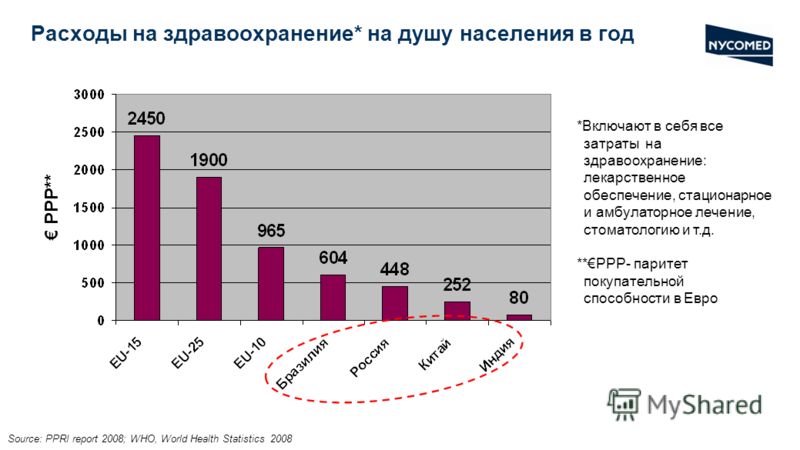 Особенную остроту этой проблеме придала серьезная эпидемия атипичной пневмонии в 2003 году, когда обнажились все недостатки китайского здравоохранения.
Особенную остроту этой проблеме придала серьезная эпидемия атипичной пневмонии в 2003 году, когда обнажились все недостатки китайского здравоохранения.
Один из ведущих теоретиков и проектировщиков китайских экономических реформ, заместитель руководителя Центра исследований развития при Госсовете КНР проф. Ли Цзяньгэ, непосредственно участвовавший при прежнем руководстве в реформировании системы здравоохранения, указывает на объективные финансовые и материальные трудности, с которыми сталкиваются преобразования. Так, в США в 2004 году на нужцы здравоохранения было потрачено 1,8 трлн долл. В Китае в том же году весь ВВП составил 1,6 трлн долл. При этом численность населения в США — несколько более 200 млн чел., а Китае — свыше 1,3 млрд чел. Если рассчитать затраты на лечение и лекарства в Китае, исходя лишь из одной десятой части американской нормы, то на них не хватит всего китайского ВВП. В Китае медицинское страхование городских рабочих и служащих составляет в среднем на одного человека в год 2 ООО юаней.
Такие доводы, однако, убеждают далеко не всех. Оппоненты указывают на то, что за последнее столетие более 160 стран мира раньше или позже создали у себя различные системы социального обеспечения и медицинского страхования. При этом ни в Англии почти 100 лет назад, ни в США 70 лет назад, ни в Японии 68 лет назад экономические условия были не лучше, чем в сегодняшнем Китае. Ho все они сумели, используя ограниченные финансовые ресурсы своего времени, обеспечить достойное лечение своих граждан. Отчего же Китай это сделать не в состоянии?
Определяя дальнейшие пути реформы здравоохранения, Китай внимательно присматривается к опыту других стран с переходной экономикой, особенно Венгрии и Польши. Делегация Министерства здравоохранения КНР и Госкомитета по развитию и реформам, побывавшая в этих странах, нашла там немало полезного, особенно в определении отношений лечебных учреждений с государством и рынком.
 И здесь отмечается тенденция к возрастанию роли государства, прежде всего центрального бюджета в финансировании здравоохранения и медицины при одновременном использовании различных форм кооперации с частным капиталом. Это способствует сокращению межрегиональных различий в обеспеченности населения, в особенности пожилого, медицинскими услугами.
И здесь отмечается тенденция к возрастанию роли государства, прежде всего центрального бюджета в финансировании здравоохранения и медицины при одновременном использовании различных форм кооперации с частным капиталом. Это способствует сокращению межрегиональных различий в обеспеченности населения, в особенности пожилого, медицинскими услугами.В августе 2006 года Госсовет КНР создал координационную группу по реформе здравоохранения, куда вошли представители полутора десятков министерств и государственных комитетов. В конце 2006 года большинство ведомств одобрили представленный Министерством здравоохранения проект, который предусматривал предоставление практически бесплатных медицинских услуг в коммунальных больницах почти всем городским жителям. Суммарные правительственные расходы при таком варианте оценивались в 269 млрд юаней.
В начале 2007 года было решено привлечь к параллельной подготовке проектов реформы шесть независимых отечественных и зарубежных исследовательских центров, в числе которых были Пекинский, Фуданьский, Народный университеты, ВОЗ, Мировой банк, консалтинговая компания «Маккензи». Позже к ним подключились Пекинский педагогический университет и университет Цинхуа в кооперации с Гарвардским университетом.
Позже к ним подключились Пекинский педагогический университет и университет Цинхуа в кооперации с Гарвардским университетом.
В марте 2007 года свою точку зрения на реформу здравоохранения обнародовало Министерство финансов КНР. Она сводилась к тому, что медицинские услуги должны быть платными, солидаризируясь тем самым с рыночной моделью.
В конце мая 2007 года самостоятельные проекты были впервые совместно рассмотрены на совещании, созванном Госкомитетом по развитию и реформам, с участием министерств здравоохранения, финансов, труда и социального обеспечения и других ведомств. Большая часть представленных разработок ориентировались преимущественно на ведущую роль государства, меньшая — на рынок.
В июле 2007 года Госсовет КНР опубликовал документ под названием «Руководящие мнения о развертывании экспериментальных пунктов базового медицинского страхования городского населения». Он требовал увеличить число экспериментальных городов в текущем году до 79, а в 2010 году охватить базовым медицинским страхованием в городах всю страну. Это означало, что правительство намерено использовать увеличение расходов в сфере здравоохранения, главным образом, на дотации населению, охваченному системой страхования, а не на увеличение вложений в государственные лечебные учреждения. Тем самым провозглашался курс на развитие рынка медицинских услуг.
Это означало, что правительство намерено использовать увеличение расходов в сфере здравоохранения, главным образом, на дотации населению, охваченному системой страхования, а не на увеличение вложений в государственные лечебные учреждения. Тем самым провозглашался курс на развитие рынка медицинских услуг.
Доклад Xy Цзиньтао на XVII съезде КПК осенью 2007 года в большей мере делал упор на ответственности правительства за реформы в здравоохранении. Говорилось о необходимости укреплять общеполезный характер здравоохранения, повышать инвестиционную активность государства в этом сегменте.
На состоявшихся после съезда совещаниях было решено на основе имеющихся самостоятельных разработок подготовить новый сводный проект реформы здравоохранения «с китайской спецификой» и представить его на суд общественности. Проект должен был предусмотреть создание к 2020 году системы, которая бы гарантировала предоставление базовых медицинских услуг всем жителям города и деревни.
Полемика между сторонниками преимущественно рыночной и преимущественно государственнической ориентации реформы в Китае не прекращается. Последние выступают за установление низкой стоимости больничных услуг, за сокращение до минимума различий в ценах на отпускаемые лекарства, при сохранении, однако, рыночной продажи патентованных и инновационных препаратов. Все больничное оборудование должны, с их точки зрения, централизованно закупать правительственные ведомства. Больницам следует разрешить по-прежнему взимать плату за лечение, но весь доход надлежит перечислять вышестоящим здравоохранительным органам, которые ответственны за распределение ресурсов. Оппоненты государственниче- ского подхода характеризуют его как возврат к плановой экономике, как путь к дальнейшему усилению коррупции.
Весной 2008 года премьер Госсовета КНР Вэнь Цзябао в докладе о работе правительства на сессии ВСНП заявил о необходимости провести реформу здравоохранения, с тем чтобы обеспечить каждому доступ к базовым медицинским услугам. Центральное правительство намерено выделить в 2008 году на поддержку реформы и развитие здравоохранения 82,5 млрд юаней (около 11,7 млрд долл. США), что на 16,7 млрд юаней превышает сумму, ассигнованную на эти цели в 2007 году, причем основная часть средств предназначается для укрепления низовых звеньев системы здравоохранения в городе и деревне.
Центральное правительство намерено выделить в 2008 году на поддержку реформы и развитие здравоохранения 82,5 млрд юаней (около 11,7 млрд долл. США), что на 16,7 млрд юаней превышает сумму, ассигнованную на эти цели в 2007 году, причем основная часть средств предназначается для укрепления низовых звеньев системы здравоохранения в городе и деревне.
Ряд депутатов, выступавших на сессиях ВСНП и НПКС, приветствуя намерения правительства, возражали вместе с тем против государственной монополизации системы общественного здравоохранения, в частности, в таких ее составных частях, как охрана здоровья женщин и детей, профилактика, контроль над инфекционными заболеваниями, санитария окружающей среды, пропаганда здоровья, скорая
помощь. Государству не рекомендовали вкладывать большие средства в капитальное строительство и крупное оборудование. В интересах создания недорогой и эффективной системы общественного здравоохранения оно призвано, используя методы рыночной конкуренции, покупать услуги медицинских учреждений. Избегая прямого вложения средств в систему медицинских услуг, правительство должно инвестировать их в органы медицинского страхования, покупать страхование для своих граждан, с тем чтобы гарантировать больным свободу выбора лечебного учреждения и обеспечить равноправную конкуренцию между организациями, оказывающими медицинские услуги. Избегая непосредственного участия в руководстве лечебными учреждениями, правительство должно способствовать развитию корпоративного управления, стимулировать привлечение как государственного, так и негосударственного капитала в развитие отечественного здравоохранения.
Избегая прямого вложения средств в систему медицинских услуг, правительство должно инвестировать их в органы медицинского страхования, покупать страхование для своих граждан, с тем чтобы гарантировать больным свободу выбора лечебного учреждения и обеспечить равноправную конкуренцию между организациями, оказывающими медицинские услуги. Избегая непосредственного участия в руководстве лечебными учреждениями, правительство должно способствовать развитию корпоративного управления, стимулировать привлечение как государственного, так и негосударственного капитала в развитие отечественного здравоохранения.
На этом фоне в 2007 году была принята Программа развития здравоохранения в 11-й пятилетке (2006—2010). В документе отмечались определенные достижения предыдущего пятилетия (2001-2004). Говорилось, в частности, об увеличении средней ожидаемой продолжительности жизни в 2005 году до 72 лет (на 0,6 года по сравнению с 2000 годом), о сокращении смертности среди новорожденных, младенческой смертности и смертности детей в возрасте до пяти лет, об усилении работы по профилактике СПИДа, выявлению и лечению больных туберкулезом и рядом других серьезных заболеваний, о значительном расширении сети водопровода и канализации в деревне, об увеличении инвестиций в здравоохранение и укреплении систем кооперативной медицины в деревне и предоставления медицинских х услуг на коммунальном уровне в городах. Вместе с тем отмечалось наличие серьезных нерешенных проблем. СПИД начинает распространяться от групп риска к рядовому населению. Число больных туберкулезом превысило 4,5 млн чел. He удается эффективно контролировать распространение гепатита. Непрерывно появляются новые инфекционные болезни и болезни, от которых страдают и животные, и человек. Сотни тысяч людей страдают от шистосоматоза, заболеваний, связанных с недостатком йода, флюороза. Численность людей, страдающих от злокачественных опухолей, заболеваний сердечно-сосудистой и дыхательной систем, диабета, травм и отравлений, составляет около 200 млн. Душевными расстройствами болеют 16 млн чел. Растет опасность профессиональных заболеваний. Невысок уровень охраны материнства и младенчества, особенно среди мигрантов, значительны его различия между городом и деревней. Жители деревни больше страдают от СПИДа, туберкулеза, гепатита, шистосоматоза и местных заболеваний. Лишь 18,5% персонала волостных и поселковых здравпунктов имеют высшее образование.
Вместе с тем отмечалось наличие серьезных нерешенных проблем. СПИД начинает распространяться от групп риска к рядовому населению. Число больных туберкулезом превысило 4,5 млн чел. He удается эффективно контролировать распространение гепатита. Непрерывно появляются новые инфекционные болезни и болезни, от которых страдают и животные, и человек. Сотни тысяч людей страдают от шистосоматоза, заболеваний, связанных с недостатком йода, флюороза. Численность людей, страдающих от злокачественных опухолей, заболеваний сердечно-сосудистой и дыхательной систем, диабета, травм и отравлений, составляет около 200 млн. Душевными расстройствами болеют 16 млн чел. Растет опасность профессиональных заболеваний. Невысок уровень охраны материнства и младенчества, особенно среди мигрантов, значительны его различия между городом и деревней. Жители деревни больше страдают от СПИДа, туберкулеза, гепатита, шистосоматоза и местных заболеваний. Лишь 18,5% персонала волостных и поселковых здравпунктов имеют высшее образование.
Программа дает установки по развитию всех подсистем здравоохранения, определяет конкретные ориентиры на 2010 год по дальнейшему увеличению ожидаемой продолжительности жизни и снижению смертности в младших возрастных группах и среди рожениц. Число больных СПИДом намечено удержать в пределах 1,5 млн чел., годовые темпы роста венерических заболеваний — в рамках 10%. Выявление новых заболеваний открытой формой туберкулеза легких предполагается довести до 75%, а эффективно пролечить — более 2 млн чел. Планируется также ограничить распространение гепатита В и ряда других болезней.
Программа ставит целью создание общедоступной системы базового здравоохранения. На первый план выдвигаются укрепление ведущей роли правительства, повышение его ответственности, реформа управления государственными медицинскими учреждениями, укрепление их общеполезного характера, предотвращение слепой погони за прибылью, облегчение бремени, которое несет население. Прокламируется параллельное развитие китайской и западной медицины, использование китайских и западных лекарств. Особое значение придается здравоохранению в деревне и на коммунальном уровне в городах. Поощряется также создание негосударственных лечебных учреждений.
Особое значение придается здравоохранению в деревне и на коммунальном уровне в городах. Поощряется также создание негосударственных лечебных учреждений.
Справку подготовил Яков Бергер.
1 Чжунхуа жэньминь гунхэго вэйшэн бу. 2006 нянь Чжунго вэйшн тунцзи тияо [Министерство здравоохранения Китайской Народной Республики. Основные статичтические данные по здравоохранению в Китае за 2006 г.]. Пекин, 2007.
2 Жэньминь ван. 2007. 27 апреля.
3 Чжунго шэхуй синши фэньси юй юйцзэ: 2007 [Анализ и прогноз социального положения в Китае: 2007]. Пекин: Шэкэ вэньсянь чубаньшэ, 2006.
4 Чжунго цзинцзи шибао, 2007. 11 марта.
5 Агентство Синьхуа. 2007. 2 ноября.
Многоуровневая концепция реформы государственных стационаров в Китае: интервью с Жао Кэцинем, главным экспертом по проведению реформы
За последние три года в рамках реформирования системы здравоохранения удалось добиться существенных результатов, в частности расширить сферу действия программ медицинского страхования и развить инфраструктуру в небольших городах и сельских районах. Однако
основные проблемы в системе здравоохранения Китая еще предстоит решить. К ним относится, в частности, реформирование государственных стационаров и системы оплаты. По словам вице-премьера Ли Кэцяна, автора программы общей реформы здравоохранения[1],
сейчас реформаторы вступают на «неизведанную территорию». Правительство уже не сможет, как раньше, «ощущать дно под ногами, переправляясь через реку»[2].
Однако
основные проблемы в системе здравоохранения Китая еще предстоит решить. К ним относится, в частности, реформирование государственных стационаров и системы оплаты. По словам вице-премьера Ли Кэцяна, автора программы общей реформы здравоохранения[1],
сейчас реформаторы вступают на «неизведанную территорию». Правительство уже не сможет, как раньше, «ощущать дно под ногами, переправляясь через реку»[2].
С 2009 г. пилотные проекты запущены в стационарах 17 крупных городов, а в 2012 г. их реализация началась более чем в 300 районных стационарах. На этом уровне (микроуровень реформы) проведены следующие мероприятия: внедрены электронные медицинские карты,
введен лимит на отпуск рецептурных препаратов, разработаны клинические протоколы лечения некоторых заболеваний. Тем не менее центральное правительство до сих пор не сформулировало систематизированную многоуровневую концепцию, включающую набор инструкций и процедур,
для продвижения реформы на уровне всей страны. Чтобы пролить свет на этот вопрос, компания McKinsey и журнал China Health Human Resources взяли интервью у Жао Кэциня, признанного главного эксперта и идейного вдохновителя реформы государственных стационаров
в Китае.
Чтобы пролить свет на этот вопрос, компания McKinsey и журнал China Health Human Resources взяли интервью у Жао Кэциня, признанного главного эксперта и идейного вдохновителя реформы государственных стационаров
в Китае.
Жао Кэцинь начал с того, что раскрыл суть понятия государственного стационара как механизма, посредством которого государство осуществляет социальное обеспечение граждан. Исходя из этого он выделил в существующей системе государственных стационаров Китая
четыре главные проблемы и поделился своими мыслями о том, как следует их решать — прежде всего на макроуровне, посредством создания систематизированной многоуровневой концепции проведения реформы. С точки зрения Жао Кэциня, эта концепция включает в себя пять
основных элементов: система финансирования, механизмы оплаты, хорошо организованная система оказания медицинских услуг, государственный надзор и регулирование, а также улучшение взаимодействия между врачами и пациентами. Эксперт отметил, что успешное реформирование
системы оплаты и преобразование государственных стационаров на уровне уездов может обеспечить серьезный прорыв в реализации реформы в целом.
Знакомьтесь: Жао Кэцинь
Жао Кэцинь — партийный секретарь Китайской медицинской ассоциации. Член Экспертно-консультативного комитета
по реформированию системы здравоохранения при Государственном совете КНР, Экспертного комитета по политике в области здравоохранения при Министерстве здравоохранения КНР, а также Экспертно-консультативного комитета по информационным технологиям при Государственном
совете КНР. Жао Кэцинь является вице-президентом Экспертного комитета Министерства здравоохранения по контролю и профилактике заболеваний и Китайской ассоциации медицинской информатики, а также руководителем Китайского научно-исследовательского института по
развитию системы оказания медицинских услуг в стационаре при Шанхайском университете Цзяо Тун. Основная сфера деятельности Жао Кэциня — управление государственной системой здравоохранения и исследования по вопросам политики здравоохранения в таких областях,
как биологическая статистика, эпидемиология, экономика здравоохранения и медицинские информационные технологии. Жао Кэцинь руководил многими крупными национальными научно-исследовательскими проектами по развитию системы оказания медицинских услуг в стационаре
и созданию информационной инфраструктуры в области здравоохранения. Автор 12 книг и более чем 100 статей, опубликованных в китайских и международных журналах.
Жао Кэцинь руководил многими крупными национальными научно-исследовательскими проектами по развитию системы оказания медицинских услуг в стационаре
и созданию информационной инфраструктуры в области здравоохранения. Автор 12 книг и более чем 100 статей, опубликованных в китайских и международных журналах.
McKinsey: Что, на ваш взгляд, является основным препятствием для проведения реформы государственных стационаров в Китае?
Жао Кэцинь: Чтобы ответить на этот вопрос, для начала нужно выявить основную проблему, которая стоит перед существующей системой государственных стационаров. Часто говорят о том, что к медицинским услугам нелегко получить доступ и что они, равно как и медикаменты, дорого стоят, но главная проблема не в этом.
Что еще, помимо доступности и стоимости услуг, может быть существенной проблемой: эффективность работы стационаров? Тоже нет. По эффективности китайские государственные стационары находятся в числе первых в мире. Ни один стационар ни в одной стране мира
не обслуживает столько пациентов, сколько наши. Может быть, стационары недостаточно самостоятельны или не учитывают потребностей рынка? Снова нет. Наши государственные стационары — это самофинансируемые учреждения, полностью адаптированные к рыночным условиям.
В некоторых случаях они имеют такую структуру собственности, в которой работники являются акционерами.
Ни один стационар ни в одной стране мира
не обслуживает столько пациентов, сколько наши. Может быть, стационары недостаточно самостоятельны или не учитывают потребностей рынка? Снова нет. Наши государственные стационары — это самофинансируемые учреждения, полностью адаптированные к рыночным условиям.
В некоторых случаях они имеют такую структуру собственности, в которой работники являются акционерами.
Поэтому, чтобы говорить о реформе государственных стационаров, нам для начала нужно выявить проблемы, стоящие перед ними. А чтобы это сделать, необходимо дать определение понятию «государственные стационары» и объяснить, почему они находятся под управлением государства. И вот уже исходя из этого можно будет сказать, что является главным препятствием на пути реформы государственных стационаров в Китае.
McKinsey: Объясните, пожалуйста, в чем заключается роль государственных стационаров и почему они находятся под контролем государства?
Жао Кэцинь: В разных странах мира правительства используют систему некоммерческих государственных стационаров, чтобы обеспечить равную доступность базовых медицинских услуг для всех категорий граждан. В системе государственных стационарах
выражается подход государства к улучшению здоровья нации. Ключевыми здесь являются фразы «некоммерческая стационар» и «подход государства».
В системе государственных стационарах
выражается подход государства к улучшению здоровья нации. Ключевыми здесь являются фразы «некоммерческая стационар» и «подход государства».
Существует мнение, что если государство предоставляет медицинское страхование, то ему нет необходимости открывать государственные стационары. Я с этим не согласен. Чтобы пояснить свою точку зрения, проведу аналогию с подходом китайского правительства к строительству социального жилья. Правительство финансирует строительство социального жилья, чтобы снизить ценовую нагрузку на потребителей. Однако одного этого финансирования недостаточно, чтобы обеспечить равный доступ к жилью для всех граждан. В связи с этим правительство планирует с 2011 по 2015 г. построить 36 млн единиц, или около 2,2 млрд кв. м, социального жилья.
Тот факт, что правительства создают государственную систему оказания медицинских услуг в стационаре, обусловлен характерными особенностями сектора здравоохранения, включая социальное обеспечение населения и отсутствие полноценно функционирующего рыночного
механизма.
Социальное обеспечение в этой отрасли означает гарантию права каждого отдельного человека на равный доступ к базовым медицинским услугам. Общественный транспорт в Пекине — пример социального обеспечения. Стоимость поездки в автобусе в среднем составляет два юаня на одного пассажира. Однако пассажиры платят не более одного юаня, а разницу покрывает правительство города. Система социального обеспечения позволяет гражданам пользоваться экономическими льготами. Чем больше льгот предоставляется жителям, тем выше уровень общественного благосостояния.
В связи с информационной асимметрией правительство не может допустить, чтобы ценообразование и контроль качества оказания медицинских услуг полностью регулировались рыночным механизмом. Врачи обладают необходимой профессиональной квалификацией, чтобы проводить
клиническую оценку, и играют основную роль при постановке диагноза и принятии решения о лечении. У пациентов нет необходимых знаний, чтобы определять наличие у себя того или иного заболевания, его стадию и степень тяжести, а также способ лечения. Даже в самых
рыночно ориентированных странах правительства все равно используют систему государственных стационаров, чтобы предоставлять медицинские услуги населению.
Даже в самых
рыночно ориентированных странах правительства все равно используют систему государственных стационаров, чтобы предоставлять медицинские услуги населению.
McKinsey: Некоторые эксперты считают, что, с одной стороны, правительство должно взять на себя ответственность за регулирование рыночной экономики, а с другой стороны, оно обязано предоставлять социальные льготы в тех отраслях, где рыночный механизм функционирует не в полной мере, например образование, научные исследования и здравоохранение. С учетом этого каковы, на ваш взгляд, главные проблемы, стоящие сегодня перед системой государственных стационаров Китая?
Жао Кэцинь: В китайской системе государственных стационаров можно выделить четыре главные проблемы.
Во-первых, правительство не приняло на себя всю полноту ответственности за предоставление социальных льгот в области здравоохранения. Правительство участвует в строительстве зданий и закупке оборудования для государственных стационаров,
но на последующих этапах его роль весьма ограничена. Чтобы вести ежедневную деятельность, стационары должны зарабатывать, а это входит в противоречие с выполнением социальных обязательств. В настоящее время в системе здравоохранения Китая ни на одну из сторон
не возложена четкая ответственность за предоставление социального обеспечения.
Чтобы вести ежедневную деятельность, стационары должны зарабатывать, а это входит в противоречие с выполнением социальных обязательств. В настоящее время в системе здравоохранения Китая ни на одну из сторон
не возложена четкая ответственность за предоставление социального обеспечения.
Во-вторых, используется искаженная система мотивации. Механизм оплаты услуг государственных стационаров основан на детальном описании проведенного лечения. Доход стационара и зарплата врачей зависят от объема выписанных лекарств и количества назначенных медицинских исследований. Чтобы увеличить доходы, врачи стационара назначают неоправданно большое количество лекарств и анализов, а это противоречит целям социального обеспечения и, более того, часто обостряет отношения между врачами и пациентами.
В-третьих, нет четко определенной и строго применяемой системы проверок и контроля. Для врачей не разработан четкий кодекс поведения, систематический контроль стационаров на основе стандартных процедур не проводится. Например, отсутствие
клинического протокола ведет к злоупотреблениям в применении таких медикаментов, как антибиотики и гормоны.
Например, отсутствие
клинического протокола ведет к злоупотреблениям в применении таких медикаментов, как антибиотики и гормоны.
В-четвертых, ресурсы распределяются неравномерно. Медицинские ресурсы в основной своей массе сосредоточены в больших городах и крупных стационарах, в то время как обычные стационары местного уровня оснащены гораздо хуже. Такой дисбаланс, а также неэффективная координация работы (например в рамках системы врачебных направлений) между различными организационными уровнями дополнительно усугубляют проблему доступа к получению медицинских услуг по причине общей нехватки медицинских ресурсов: крупные стационары переполнены, а возможности рядовых учреждений используются не полностью.
McKinsey:В разных странах мира используются разные модели системы здравоохранения, например, более важная роль отдается частному сектору, или вводятся механизмы оплаты, основанные на показателях качества и достигнутых результатах
лечения. У каждой модели есть свои плюсы и минусы. Учитывая ситуацию в Китае, как должны решаться эти вопросы в рамках проводимой реформы?
У каждой модели есть свои плюсы и минусы. Учитывая ситуацию в Китае, как должны решаться эти вопросы в рамках проводимой реформы?
Жао Кэцинь: Эти вопросы должны решаться как на макро-, так и на микроуровне. На макроуровне в рамках реформы должны быть разработаны инструкции и процедуры с учетом специфики Китая, руководствуясь которыми правительство будет финансировать государственные стационары и управлять ими с целью социального обеспечения населения. Это и есть та самая систематизированная многоуровневая концепция государственной системы оказания медицинских услуг в стационаре. На микроуровне реформа должна стимулировать поддержание операционной эффективности стационаров и способствовать ее повышению.
Реформа государственных стационаров все еще находится на стадии пилотной реализации: в настоящее время она проводится в 17 городах. На микроуровне уже достигнуты заметные результаты, в частности разработаны клинические протоколы, внедрена система электронных
медицинских карт, улучшены условия содержания и лечения пациентов в стационаре. Тем не менее на макроуровне все еще остались серьезные проблемы, и это связано с отсутствием продуманной многоуровневой концепции.
Тем не менее на макроуровне все еще остались серьезные проблемы, и это связано с отсутствием продуманной многоуровневой концепции.
McKinsey: Из каких основных элементов состоит эта многоуровневая концепция?
Жао Кэцинь: Она состоит из пяти ключевых элементов: система финансирования, механизмы оплаты, хорошо организованная система оказания медицинских услуг, государственный надзор и регулирование, а также улучшение взаимодействия между врачами и пациентами (схема).
Во-первых, необходимо определить ответственную сторону, которая будет осуществлять надзор за деятельностью государственных стационаров, а также создать устойчивую систему финансирования. Такая ответственная сторона должна финансировать государственные
стационары и нести ответственность за предоставление социального обеспечения через государственную систему оказания медицинских услуг в стационаре. Есть мнение, что ответственной стороной должно стать правительство, но практика показывает, что в этом процессе
задействованы различные министерства и ведомства. Единого органа, который отвечал бы за социальное обеспечение, не существует. Мы должны прежде всего определить такую ответственную сторону, а затем уже можно будет установить сферы ответственности за надзор
и операционную деятельность стационаров, которые на сегодняшний день четко не разграничены.
Есть мнение, что ответственной стороной должно стать правительство, но практика показывает, что в этом процессе
задействованы различные министерства и ведомства. Единого органа, который отвечал бы за социальное обеспечение, не существует. Мы должны прежде всего определить такую ответственную сторону, а затем уже можно будет установить сферы ответственности за надзор
и операционную деятельность стационаров, которые на сегодняшний день четко не разграничены.
Также не существует единой системы финансирования государственных стационаров: взаимодействие между различными каналами не отлажено. Если финансирование не будет поступать в достаточном объеме, медицинские расходы лягут на плечи пациентов.
Правительство Пекина идет в верном направлении: сформировано Управление по делам стационаров при участии Управления здравоохранения, Управления финансов, Управления трудовых ресурсов и социального обеспечения, Комитета по делам развития и реформ, Управления
по вопросам ценообразования, Управления гражданской администрации и Управления просвещения. Вновь учрежденное Управление по делам стационаров выполняет функции ответственной стороны и отвечает за государственные стационары и социальное обеспечение.
Вновь учрежденное Управление по делам стационаров выполняет функции ответственной стороны и отвечает за государственные стационары и социальное обеспечение.
Во-вторых, необходимо стимулировать реформирование системы финансирования и разработать эффективный механизм оплаты. Наличие действенного механизма оплаты имеет важнейшее значение для обеспечения соответствия медицинских услуг установленным нормам, контроля за ростом медицинских расходов, а также создания эффективной системы мотивации, чтобы поощрять правильные модели поведения в администрации стационаров и среди врачей. Нам следует взять на вооружение передовой опыт разных стран мира, где используются, например, механизмы, основанные на подушной оплате услуг, клинико-статистических группах или на контроле общего бюджета.
Существует три подхода к реформированию системы оплаты. Первый: увеличить объем государственных субсидий примерно до уровня одной четвертой операционных доходов стационара. Поскольку субсидии непосредственно влияют на финансовый результат стационара, эта
мера поможет эффективно бороться с практикой назначения избыточного количества лекарств и объема лечения, к которой медицинские учреждения прибегают для увеличения своих доходов. Размер государственных субсидий необходимо тщательно рассчитать на основе рациональных
методов оплаты, чтобы не допустить чрезмерной финансовой нагрузки на государственный бюджет. Такая концепция используется в рамках пилотного проекта на территории уезда Цзычан в провинции Шэньси.
Размер государственных субсидий необходимо тщательно рассчитать на основе рациональных
методов оплаты, чтобы не допустить чрезмерной финансовой нагрузки на государственный бюджет. Такая концепция используется в рамках пилотного проекта на территории уезда Цзычан в провинции Шэньси.
Второй подход к реформированию системы оплаты заключается в том, чтобы скорректировать уровень цен на основе общего бюджета. Для этого необходимо повысить цены на медицинские услуги и стандартные исследования и в то же время снизить цены на сложные исследования, а также отказаться от 15-процентной надбавки на назначаемые лекарства. Эти меры также позволят стационарам увеличить прибыльность, что подтверждается первыми результатами пилотного проекта в Шанхае.
Третий вариант проведения реформы: отказаться от существующей системы отдельной оплаты каждой процедуры и вместо нее использовать механизм, основанный на плате за один койко-день в дневном стационаре, один случай оказания скорой и неотложной помощи, на стоимости
госпитализации за сутки и т. д. или на оплате по методу клинико-статистических групп, руководствуясь общим распределением бюджетных средств. Результаты пилотного проекта в Пекине показали, что такой подход при расчете максимальной общей суммы бюджета может
стать действенной мерой повышения эффективности, позволит избежать назначения избыточного количества медикаментов и сократить количество ненужных исследований, в первую очередь дорогостоящих.
д. или на оплате по методу клинико-статистических групп, руководствуясь общим распределением бюджетных средств. Результаты пилотного проекта в Пекине показали, что такой подход при расчете максимальной общей суммы бюджета может
стать действенной мерой повышения эффективности, позволит избежать назначения избыточного количества медикаментов и сократить количество ненужных исследований, в первую очередь дорогостоящих.
В-третьих, необходимо создать отлаженную систему оказания медицинских услуг с грамотным механизмом распределения ресурсов. Существующую систему здравоохранения можно представить в виде перевернутого треугольника. Крупные стационары предлагают
наиболее полный спектр первичных медицинских услуг, там же сосредоточены и основные ресурсы — как инфраструктура обслуживания, так и медицинский персонал. В силу этого крупные стационары привлекают основной поток пациентов, хотя многим из них требуется лишь
первичная помощь, например лечение легкой простуды или восполнение запаса медикаментов.
Небольшие стационары не в состоянии оказывать эффективную амбулаторную помощь, поскольку уровень подготовки медицинского персонала в таких стационарах уступает квалификации врачей в крупных учреждениях. Отсутствие сбалансированной системы оказания медицинских услуг в стационаре, а также тщательно выверенной процедуры направления пациентов к врачам-специалистам ведет к неэффективному использованию и без того ограниченных медицинских ресурсов.
Реформа системы оказания медицинских услуг в стационаре направлена на то, чтобы усилить навыки первичной врачебной помощи в медицинских учреждениях местного уровня и внедрить грамотную процедуру перенаправления пациентов. Хорошо структурированная система
побудит пациентов обращаться к участковым терапевтам в небольших стационарах для постановки первоначального диагноза, лечения легких заболеваний и реабилитации. Такая рациональная модель поведения поможет нам добиться правильной структуры организации медицинской
помощи (треугольник, стоящий на основании), к которой мы стремимся.
Объединение медицинских учреждений, созданное в рамках пилотного проекта в Шанхае, служит хорошим примером такого типа реформы. В объединение входят стационары третьего класса, которые играют ведущую роль, стационары второго класса и районные поликлиники
на близлежащих территориях. В объединении разработаны инструкции, в соответствии с которыми координируются действия разных отделений и стационаров разного уровня. Фонд базового медицинского страхования определяет общий бюджет объединения на предоставление
медицинских услуг жителям районов, входящих в зону обслуживания объединения. Затем этот бюджет распределяется между стационарами — участниками объединения. Пациенты, зарегистрированные в объединении, имеют право на ускоренное оказание услуг в рамках системы
двустороннего направления пациентов на обследование и лечение. Таким образом пациенты получают более быстрый и беспрепятственный доступ к качественным медицинским услугам. Эта модель стимулирует участников объединения к построению правильной системы оказания
медицинских услуг в стационаре на своей территории.
В-четвертых, необходимо усилить надзорную и регулирующую функции правительства в отношении государственных стационаров. Надзорная и регулирующая функции правительства предполагают выполнение двух задач. Первая задача — предоставлять социальное обеспечение, то есть реализовывать цель политики здравоохранения, связанную с обеспечением доступности медицинских услуг. Вторая задача — обеспечивать качество лечения, безопасность и удовлетворительный результат оказания медицинских услуг.
В настоящее время регулирование государственных стационаров осуществляется неэффективно и не решает насущных проблем. Вместо того чтобы заложить необходимый фундамент на уровне всей системы здравоохранения, на основе которого потом можно стимулировать правильную
модель поведения администрации и лечащего персонала стационаров, правительство уделяет чрезмерно много внимания вопросам, связанным с клинической практикой на уровне отдельных учреждений (например устанавливает лимиты на отпуск рецептурных препаратов или определяет
процентную долю доходов от продажи медикаментов в общих доходах стационаров) и упускает из вида наиболее важные задачи, о которых мы говорили ранее.
В-пятых, необходимо создать механизм управления рисками и страхования от врачебных ошибок, чтобы улучшить отношения между врачами и пациентами. Повышение уровня образования и профессионализма врачей поможет улучшить отношения между врачами и пациентами. Однако еще важнее внедрить системный механизм, включающий в себя три инструмента: механизм предотвращения недобросовестного и небрежного исполнения врачами своих обязанностей, система координации работы и управления рисками с целью урегулирования споров об оказании медицинских услуг и конфликтов между врачами и пациентами, а также политика, формирующая гармоничные отношения между врачами и пациентами.
Небрежное отношение и врачебные ошибки являются предметом 85% врачебных споров в Китае. В Соединенных Штатах Америки, где система здравоохранения считается хорошо развитой, врачебные ошибки происходят все еще довольно часто — согласно оценкам, от них страдают
8–10% пациентов стационаров. Применительно к Китаю такое количество составило бы в абсолютном отношении 15 млн случаев в год. Даже при наличии в Китае эффективного механизма предотвращения врачебных ошибок остается потребность в системе распределения рисков.
Можно провести удачную аналогию с автострахованием. До того как страхование автовладельцев получило широкое распространение, водители — участники ДТП выясняли отношения прямо на улице. Сейчас вместо них все споры разрешают страховые компании. Почему бы нам
не создать такую систему распределения рисков, связанных с врачебными ошибками, объединив усилия правительства, страховых компаний, стационаров, врачей и пациентов?
Даже при наличии в Китае эффективного механизма предотвращения врачебных ошибок остается потребность в системе распределения рисков.
Можно провести удачную аналогию с автострахованием. До того как страхование автовладельцев получило широкое распространение, водители — участники ДТП выясняли отношения прямо на улице. Сейчас вместо них все споры разрешают страховые компании. Почему бы нам
не создать такую систему распределения рисков, связанных с врачебными ошибками, объединив усилия правительства, страховых компаний, стационаров, врачей и пациентов?
McKinsey: Реализация любой из перечисленных вами пяти мер по реформированию — дело непростое. Что может стать той движущей силой, которая позволит проводить все мероприятия в рамках реформы систематически и одновременно?
Жао Кэцинь: Хороший вопрос. Районные стационары — это наиболее привлекательная сфера для проведения реформы. Благодаря их относительно небольшому размеру на реформирование требуется меньше затрат и можно использовать более
простые административные механизмы. К тому же деятельность финансирующих организаций и поставщиков медицинских услуг регулируется единым органом на уровне района (районной администрацией), что облегчает координацию политики здравоохранения.
К тому же деятельность финансирующих организаций и поставщиков медицинских услуг регулируется единым органом на уровне района (районной администрацией), что облегчает координацию политики здравоохранения.
Система оплаты — еще одна важнейшая область реформирования, которая может стать отправной точкой для множества положительных преобразований в деятельности как страховщиков, так и медицинских учреждений — двух основных сторон в государственной системе оказания
медицинских услуг в стационаре. Вместо того чтобы навязывать медицинским учреждениям желаемые модели поведения путем установления жестких правил (например определения лимитов на отпуск рецептурных препаратов или нормативной доли доходов от продажи медикаментов
в общих доходах стационаров), чем мы сейчас и занимаемся, необходимо внедрить рационально организованную систему оплаты, которая будет стимулировать стационары использовать предпочтительные методы работы, например создавать медицинские объединения. Здесь успех
в первую очередь зависит от того, будет ли достигнуто согласие между страховщиками и медицинскими учреждениями.
В конечном итоге целью проводимой реформы государственных стационаров является разрушение сложившегося соотношения интересов. Сегодня интересы фармацевтических компаний, дистрибьюторов, врачей и пациентов, заключивших договор медицинского страхования, совпадают. Все они предпочитают самые лучшие медикаменты, а также самые современные (и, как правило, самые дорогие) методы медицинских исследований. Подобные потребности влекут за собой перерасход денежных средств и пустую трату медицинских ресурсов. Страховщики и пациенты, которые сами оплачивают лечение, находятся за пределами этого круга интересов и принимают на себя все финансовые последствия такой ситуации.
Чтобы выйти из этого порочного круга, очень важно объединить интересы стационаров и страховщиков. Хорошо продуманный механизм оплаты, каким является, например, система оплаты на основе клинико-статистических групп, заставит стационары стать реальными покупателями
медикаментов и услуг, отвечать за финансовые последствия и естественным образом взять на себя роль контролера для страховщиков. Несомненно, внедрить систему оплаты на основе клинико-статистических групп будет непросто. Для этого потребуется провести огромную
работу по сбору и анализу данных, выстроить системную структуру всего процесса и создать устойчивую систему регулирования и надзора.
Несомненно, внедрить систему оплаты на основе клинико-статистических групп будет непросто. Для этого потребуется провести огромную
работу по сбору и анализу данных, выстроить системную структуру всего процесса и создать устойчивую систему регулирования и надзора.
Как изменится характер функционирования стационаров, если будет введена система оплаты на основе клинико-статистических групп? Предположим, стандартная плата за лечение пациента с определенным типом аппендицита составляет 10 000 юаней, и страховая компания
выплачивает стационару эту сумму независимо от фактических расходов на лечение. В таком случае у стационара будет стимул эффективно решить свою задачу, например назначить пациенту оптимальное лечение, быстро провести хирургическое вмешательство и как можно
скорее перевести его в районный стационар, чтобы сократить среднюю продолжительность пребывания в своем стационаре. Стационары будут субсидировать районные медицинские центры и помогать им совершенствовать навыки. Будут вводиться и другие желательные механизмы
работы, такие как система двусторонних врачебных направлений и система перевода пациентов в другие медицинские учреждения.
Будут вводиться и другие желательные механизмы
работы, такие как система двусторонних врачебных направлений и система перевода пациентов в другие медицинские учреждения.
Когда у стационара будут стимулы лечить пациентов эффективно, контролирующие органы смогут отвлечься от решения вопросов, связанных с клинической практикой на уровне отдельных стационаров, и направить свое внимание на укрепление клинических стандартов (например клинических протоколов) и повышение качества оказания медицинских услуг. Исходя из этого реформа системы оплаты может стать основной мерой для контроля расходов, повышения операционной эффективности, создания медицинских объединений и совершенствования механизмов регулирования.
Чтобы система оплаты на основе клинико-статистических групп начала работать, нам нужно рассчитать стоимость отдельных процедур лечения. Сегодня мы могли бы взять за основу данные прошлых периодов о средних затратах на лечение определенной группы заболеваний
в больничном учреждении определенного типа, а затем применить для будущих периодов повышающий коэффициент с учетом темпов экономического роста. Данные за прошлые периоды — это практичная и простая в использовании основа для количественной оценки, причем для
работы с ней не требуется масштабной и сложной базы данных, которая в Китае еще не сформирована. Главное условие успеха — выстроить партнерские отношения и создать механизм проведения переговоров между стационарами и страховыми компаниями в рамках программ
медицинского страхования, чтобы определить размер оплаты, который устроит обе стороны.
Данные за прошлые периоды — это практичная и простая в использовании основа для количественной оценки, причем для
работы с ней не требуется масштабной и сложной базы данных, которая в Китае еще не сформирована. Главное условие успеха — выстроить партнерские отношения и создать механизм проведения переговоров между стационарами и страховыми компаниями в рамках программ
медицинского страхования, чтобы определить размер оплаты, который устроит обе стороны.
McKinsey: Схемы оплаты могут выполнять функцию механизмов управления и мотивации, чтобы побуждать стационары к выбору правильных моделей поведения. Наш опыт участия в реформировании системы финансирующих организаций в США и ряде европейских стран показывает, что оптимизация схем оплаты играет очень важную роль при проведении таких реформ в развитых странах.
Хотелось бы обсудить еще вот какой вопрос: каким образом можно эффективно мобилизовать медицинские ресурсы в Китае? По сравнению с существующим спросом медицинские ресурсы в государственных стационарах ограничены, и этот разрыв между спросом и предложением
будет расти по мере увеличения количества людей с хроническими заболеваниями и старения населения. Вряд ли эта проблема будет полностью решена в рамках реформы государственных стационаров. Ввиду вышесказанного, какова, на ваш взгляд, взаимосвязь между реформой
государственных стационаров и развитием частных стационаров, ориентированных на потребности рынка?
Вряд ли эта проблема будет полностью решена в рамках реформы государственных стационаров. Ввиду вышесказанного, какова, на ваш взгляд, взаимосвязь между реформой
государственных стационаров и развитием частных стационаров, ориентированных на потребности рынка?
Жао Кэцинь: Вопросы реформирования государственных стационаров и развития частных стационаров между собой не связаны. В отношении государственных стационаров роль государства заключается в том, чтобы обеспечивать равный доступ к базовому медицинскому обслуживанию исходя из имеющихся ресурсов. Что же касается частных стационаров, государство должно обеспечить им необходимую поддержку на уровне политики, а также осуществлять надзор и регулирование.
Я бы сказал, что правительство Китая уже сейчас проводит довольно мягкую политику в отношении частных стационаров: за последние годы оно направило в этот сектор значительный объем капитальных инвестиций. Однако за прошедшие пять лет число амбулаторных больных
увеличилось на 50%, а стационарных — на 100%, в то время как количество врачей и койко-мест выросло всего лишь на 23% и 32% соответственно. В настоящее время количество пациентов с хроническими заболеваниями составляет 270 млн человек, и, притом что ежегодно
их число увеличивается еще на 17 млн, разрыв между спросом и предложением, по нашим прогнозам, будет только расти. Исходя из этого наша политика должна благоприятствовать развитию частной системы здравоохранения и поощрять лицензирование врачей для работы
в нескольких медицинских учреждениях.
В настоящее время количество пациентов с хроническими заболеваниями составляет 270 млн человек, и, притом что ежегодно
их число увеличивается еще на 17 млн, разрыв между спросом и предложением, по нашим прогнозам, будет только расти. Исходя из этого наша политика должна благоприятствовать развитию частной системы здравоохранения и поощрять лицензирование врачей для работы
в нескольких медицинских учреждениях.
Тем не менее даже в условиях такого благоприятного нормативно-правового климата развитие частных стационаров все еще идет довольно медленно, главным образом из-за недостатка профессиональных кадров. Для крупных стационаров важнейшим фактором работы является
наличие высококвалифицированных специалистов разного уровня, что дает врачам возможность работать в команде. Например, в хирургических отделениях помимо ведущего хирурга нужна целая бригада вспомогательного медперсонала. В некоторых случаях для постановки
клинического диагноза и дальнейшего лечения требуется участие специалистов из нескольких отделений стационара. Сегодня частным стационарам, может быть, и удается в единичных случаях найти хорошего врача, но сформировать целую команду высококвалифицированных
специалистов чрезвычайно трудно.
Сегодня частным стационарам, может быть, и удается в единичных случаях найти хорошего врача, но сформировать целую команду высококвалифицированных
специалистов чрезвычайно трудно.
Для комплексного решения проблемы правительству необходимо максимально использовать потенциал врачей государственных стационаров, поощряя их работать в нескольких местах. Единственное препятствие — чрезмерная рабочая нагрузка на этих врачей. В Бразилии подобную проблему решили, установив лимит рабочего времени в государственных стационарах на уровне 36 часов в неделю. Благодаря этому у опытных врачей появилось больше времени для работы в медицинских учреждениях местного уровня.
Для большинства китайских врачей профессиональное развитие важнее зарплаты. На сегодняшний день в нашей системе оказания медицинских услуг в стационаре проведение медицинских исследований и научные достижения входят в число важнейших определяющих факторов
для продвижения по службе. Поскольку в частных стационарах нет платформы для научных исследований, для большинства врачей они менее привлекательны, чем государственные.
Если не решить все эти проблемы, создание системы здравоохранения, ориентированной на рынок, и развитие частных стационаров только частично компенсируют нехватку государственных стационаров, которая ощущается на сегодняшний день. Эти меры, скорее всего, не станут той движущей силой, которая необходима, чтобы решить рассмотренные нами проблемы.
McKinsey: Что вы можете сказать в заключение о многоуровневой концепции реформирования государственных стационаров?
Жао Кэцинь: Реформирование государственных стационаров — это, несомненно, одна из самых сложных задач, стоящих сегодня перед разными странами мира. Здесь имеет место конфликт интересов между большим количеством участвующих
сторон. В рамках нашего пилотного проекта в 17 городах мы провели значимые предметные исследования и собрали полезные данные, отражающие позиции различных сторон. Тем не менее эти мероприятия не поднимаются выше уровня отдельных медицинских учреждений. Реформе
не хватает серьезной методической основы и системного руководства, которые охватили бы все уровни системы здравоохранения.
Реформе
не хватает серьезной методической основы и системного руководства, которые охватили бы все уровни системы здравоохранения.
Чтобы эффективно проводить реформу государственных стационаров, нам необходимо сосредоточиться на трех аспектах. Первый: разработка общей концепции проведения реформы, основанной на серьезном методическом фундаменте и охватывающей все уровни системы здравоохранения. Второй: выявление основных проблем в проводимой реформе и определение их приоритета. Третий: полая уверенность в очевидных преимуществах нашей социальной системы и системы государственного управления, которые станут залогом успеха реформы.
[1]Ли Кэцян, вице-премьер Госсовета КНР и автор программы общей реформы здравоохранения, произнес эти слова в ходе проведенной в Китае национальной конференции по вопросам углубления реформ в области здравоохранения.
[2]Известная китайская пословица, смысл которой в данном случае состоит в том, что Китаю следует смело продвигать реформу вперед, но при этом внимательно изучать опыт и уроки прошлого. Впервые процитирована Чэнем Юнем (заместителем председателя
Центрального комитета КП Китая) во время рабочего совещания центрального правительства в декабре 1980 г. Впоследствии это высказывание активно поддержал Дэн Сяопин, и оно стало общим руководством для проведения комплексной реформы в Китае.
Впервые процитирована Чэнем Юнем (заместителем председателя
Центрального комитета КП Китая) во время рабочего совещания центрального правительства в декабре 1980 г. Впоследствии это высказывание активно поддержал Дэн Сяопин, и оно стало общим руководством для проведения комплексной реформы в Китае.
Ино Ли (Yinuo Li) — партнер McKinsey, Пекин
Ли Ма (Li Ma) — старший эксперт по управлению знаниями
Здравоохранение в Китае: от нищеты к новациям
В настоящее время китайская медицина находится в стадии введения инновационных технологий в процессы лечения всех слоёв населения, однако ранее использовавшаяся традиционная медицина была доступна преимущественно элите. Целью данной работы является определение путей становления китайского здравоохранения с древности до наших дней. Актуальность темы обусловлена возрастающей необходимостью введения новых методов лечения населения государства в связи с увеличением производства, ухудшающейся экологией [6], необходимостью достижения социальной стабильности [4] и укрепления политической системы [1].
Ранее данная проблема неоднократно изучалась не только российскими (советскими) исследователями: Т.С. Сорокина, И.А. Малевич, но также и экспертами других стран: К. Шнорренбергер (Германия), Ф. Бергстен (США), Б. Гилл (США), Н. Ларди (США), Д. Митчелл (США), Haixue Kuang (КНР), Edoardo Maria Nofri (Италия) и другими.
Китайская медицина начала своё существование ещё в глубокой древности и мало походила на современную систему здравоохранения. В течение многих веков врачи и целители накапливали сведения и знания, касающиеся человеческого здоровья и различных лечебных народных средств, составляющих основу китайской традиционной медицины, нередко связанной с мифическими и религиозными представлениями китайцев [3], описывая не только собственно лекарственные средства, но и сопутствующие им: чай, вино и т.д. Они тщательно записывали всю информацию и передавали её из поколения в поколение устно, также через трактаты и специальные медицинские книги. По данным китайской историографии, было создано свыше 1800 трудов, посвящённых медицине, которые и по сей день являются ценнейшими источниками и памятниками китайской мысли. Лекарственные растения описывались в словаре «Эръя» (III-IIвв. до н.э.) [9]. Например, многотомный сборник «Ши Цзи» («Исторические записки») был составлен в I в. до н.э. выдающимся учёным Сыма Цянем. Помимо подробного историографического описания, сборник включал в себя материалы хроник династии Хань, в которых говорится и о применении метода чжэнь-ши и пульсовой диагностики. Ещё одним, дошедшим до нас, медицинским трактатом является «Хуанди Нэйцзин» («Канон врачевания Жёлтого Предка»), который был составлен в III в. до н.э. Он написан в форме диалога между целителем и легендарным Хуанди, который считается автором трактата, однако, по мнению многих исследователей, он является результатом трудов нескольких поколений авторов. Первые 9 книг трактата («Су вэнь») посвящены описанию строения и жизнедеятельности организма, выявлению и лечению недугов. В последующих книгах («Лин шу») описывается действие метода чжэнь-цзю [8]. С их помощью был внесён огромный вклад в базу мировой медицины.
Однако древние знания требовали дальнейшего совершенствования, поскольку было очевидно, что традиционной медицины недостаточно в борьбе с всё более опасными и сложными, а порой и неизлечимыми заболеваниями. Трудности создавали постоянные набеги и завоевания Китая монголами, маньчжурами и т.д. Часто результатом свержения династии становилось сожжение и уничтожение книг, трактатов и других письменных источников, которые нельзя было уже восстановить. Приходилось начинать поиск материала заново, что существенно тормозило развитие медицины в Китае.
По данным медицинской статистики, до образования Китайской Народной Республики состояние здравоохранения в стране находилось в кризисном состоянии. Это состояние характеризовалось высокими показателями детской смертности в стране, что было результатом многовековой практики применения традиционной медицины как основной. Так, средняя продолжительность жизни составляла 35 лет, а 1 из 5 родившихся умирал.
В XX веке, с завершением революций в Китае, стало возможным создать мощную систему здравоохранения, которая требовала огромных средств и усилий со стороны Правительства. С началом правления Мао Цзэдуна начался этап экстенсивного развития современной медицины. Большой материальный вклад в то время в формирование китайской медицины внёс именно Советский Союз, поставляя современное оборудования и медикаменты. Во многих городах начали появляться больницы с хорошими условиями для благоприятного лечения пациентов, создавались различные училища и институты для подготовки медперсонала и врачей с высокой квалификацией. В уездах создавались центральные уездные больницы, в волостях — амбулатории, а в деревнях — медпункты. Таким образом, можно сказать о том, что сформировалась целостная лечебно-профилактическая сеть от мегаполисов до деревень.
В 1970-х гг. система здравоохранения уже была многоступенчатой, достаточно развитой. Усилился контроль над медикаментами, профилактикой заболеваний, условиями содержания пациентов, в том числе ужесточился и санитарный надзор. По некоторым показателям Китай уже стал обгонять многие развитые страны, например, известно, что уже в 60-х годах в Китае была полностью ликвидирована оспа, а в других странах — намного позже. В 1979 году была создана существующая и процветающая в настоящее время компания GE, которая предоставляет инновационные технологии и услуги, медицинскую помощь новой эры. С её помощью проводятся многочисленные медицинские диагностики по низким ценам, разработка лекарств, биологических фармацевтических технологий, обеспечивается высокий профессионализм сотрудников [14].
Несколькими годами позднее было введено несколько законов относительно здравоохранения, что говорит о безусловной важности данной системы в социальной структуре страны. Например, с того времени в КНР успешно действует Закон о профилактике и лечении инфекционных болезней, по которому регулярно проводится вакцинация детей, которая привела к снижению заболеваний корью, полиомиелитом, коклюшем, дифтерией, энцефалитом, и это далеко не весь список. По словам Edoardo Maria Nofri, после начала экономических реформ в 1978 году Китай пережил бурный экономический рост в последние два десятилетия, принося пользу многим отраслям экономики. Однако экономические успехи не отражались на системе здравоохранения. Переход от плановой к рыночной экономике вызвал проблемы в сфере здравоохранения. Однако многие исследователи считают иначе, реформы были успешны и с их помощью были устранены проблемы с нехваткой медицинских услуг [11].
К концу 1980-х гг. был совершён прорыв в системе здравоохранения, результатом чего стало улучшение показателей здоровья в целом по стране, увеличилась продолжительность жизни примерно до 70 лет, сократилась детская смертность. Однако лечение всё ещё остаётся платным, исключение составляют только служащие и военные. Несмотря на это, медицина всё-таки считается относительно доступной, ведь по статистике, 80% населения к 1960-м годам получили доступ к системе здравоохранения, позже процент возрос. Также медицина является достаточно дорогой для государства в целом, поскольку на неё в н. 2000-х гг. уходило не менее 17% государственного бюджета. Малевич И.А. утверждает: «Несмотря на очень низкий уровень современной бесплатной государственной медицины Китая, ее отмирание уже привело к массовым трагедиям. По официальным данным, 90% детей в сельских районах Китая имеют серьезные инфекционные заболевания и не подвергаются защитным вакцинациям» [7].
В 2000-х годах здравоохранение в Китае продолжает совершенствоваться. В книге Andrew Weir «Healthcare in China» приведено множество диаграмм, схем и списков, наглядно иллюстрирующих состояние здравоохранения в Китае в этот период, количество медицинского персонала, медикаментов и т.д.[12]. Бергстен Ф. пишет: «Согласно статистике Всемирной организации здравоохранения (ВОЗ), средняя продолжительность жизни в Китае выросла с 35 лет в 1950-х годах до 71 года в 2003 году. Коэффициент детской смертности в Китае сократился с 20 процентов в некоторые годы XX века до 2,5 процента в настоящее время. В основном улучшение ситуации в здравоохранении произошло за счет быстрого экономического развития и финансируемой государством программы профилактики болезней»[2]. В октябре 2008 г. был представлен новый проект медицинских реформ, включавший следующие цели: обеспечить покрытие страховой медицины 90% населения к 2011г.; создать мощную фарминдустрию, включая инновационные препараты; усовершенствовать инфраструктуру первично-базовой медицинской помощи. На реализацию выделили 125 млрд. долларов и инвестиции идут на данный момент точно по графику. К 2020 году Китай планирует обеспечить 100% населения базовой медицинской помощью за счёт бюджетного финансирования, а также внедрить многоуровневое медицинское страхование. 10 июня 2016 года был предложен проект «Здоровье Китая 2030» в рамках программы развития здравоохранения. Проект предполагает к 2030 году повышение уровня жизни населения, здорового образа жизни, качества обслуживания в сфере здравоохранения, а также процветание и развитие страны в целом [13].
В настоящее время китайская система здравоохранения реализуется по принципу «что полезно одному, то вредно другому» [5], характеризуется сочетанием традиционной китайской медицины, ставшей популярной и повсеместно используемой во всём мире, с инновационными технологиями, опережающими по показателям излечения многие развивающиеся страны.
Таким образом, на основании вышесказанного, можно сделать вывод о том, что система китайского здравоохранения сделала огромный скачок в XX веке, была введена многоуровневая система медицинских учреждений и медицинской помощи, были получены благоприятные результаты преобразований в сфере здравоохранения, к которым можно отнести высокую продолжительность жизни, снижение уровня смертности и высокий уровень доступности медицины для большинства населения страны. Судя по планам проектов и медицинским показателям, можно с уверенностью говорить о прогрессирующем развитии здравоохранения в Китае в будущем. В ближайшие десятилетия будут выполнены, а возможно и перевыполнены планы по усовершенствованию системы здравоохранения и обеспечения благосостояния населения по всем показателям.
Научный руководитель: Кремнёв Евгений Владимирович, кандидат социологических наук, и.о. заведующего кафедрой востоковедения и регионоведения АТР Института филологии, иностранных языков и медиакоммуникации ФГБОУ ВО «Иркутский государственный университет», г. Иркутск.
Растущий вклад Китая в здравоохранение внутри страны и на мировой арене
Ваши превосходительства, достопочтенная госпожа министр Ли Бинь, руководители провинций, генеральные директора провинциальных комитетов по делам здравоохранения и планового деторождения, дамы и господа,
В глазах всего мира Китай все чаще рассматривается как модель развития на многих уровнях.
Вторая по величине экономика мира демонстрировала быстрый и, в то же время, устойчивый рост. Китай открыл свои рынки для свободной торговли только тогда, когда его экономика была достаточно зрелой для участия в международной конкуренции. Странам с неокрепшей экономикой при рассмотрении возможности присоединения к торговым соглашениям следует обратить внимание на пример Китая.
Самая населенная страна мира использовала свой устойчивый экономический рост, чтобы помочь миллионам своих граждан выбраться из бедности. Достижение Цели тысячелетия в области развития, касающейся сокращения бедности, во многом определялось достижениями Китая.
В том, что касается сокращения угроз для здоровья населения, Китай смог добиться впечатляющих успехов.
С опорой на профессиональных врачей, общинных медработников, специалистов по традиционной китайской медицине, санитарных инспекторов и заводских медико-санитарных работников эта огромная и густонаселенная страна смогла ликвидировать оспу, на два десятилетия опередив остальной мир. В течение трех лет, предшествовавших последнему случаю этой болезни, в Китае от оспы было вакцинировано более 500 миллионов человек.
Перед лицом этого достижения в ВОЗ сформировалось сохраняющаяся по сей день уверенность: если Китай решит что-нибудь сделать, он это сделает.
В течение одного десятилетия Китай совершил значительный скачок: в 2003 г., когда разразилась вспышка ТОРС, меры, принятые Китаем, были объектом серьезной критики; несколькими годами, в условиях вспышки птичьего гриппа H7N9 Китай принял меры высочайшего класса, чем снискал благодарность со стороны международного сообщество.
Китай создал крупнейшую в мире электронную систему эпидемиологического надзора в режиме реального времени, продемонстрировав, каким образом может быть организована мгновенная передача прозрачной и исчерпывающей эпидемиологической информации. Ваши ученые и эпидемиологи оперативно публиковали свои отчеты в наиболее престижных медицинских журналах, демонстрируя наличие у Китая научного потенциала мирового уровня.
Меры, принятые правительством Китая в ответ на скандал с вакцинами в провинции Шаньдун, были не менее оперативными и результативными. Масштаб скандала был колоссальным: 2 миллиона доз вакцин, хранившихся с нарушением правил, было введено детям и взрослым.
В течение месяца после того, как разразился скандал, в закон об обороте вакцин и иммунизации Госсоветом Китая были внесены поправки для решения как непосредственных, так и глубинных причин скандала. Органы здравоохранения также приняли меры для восстановления в обществе доверия к безопасности вакцин и понимания важного значения пожизненной защиты от болезней, которая формируется в результате вакцинации.
В Китае высоко ценится социальная стабильность, и есть понимание того, что инклюзивные социальные услуги, в том числе в сфере здравоохранения, способствуют социальной сплоченности и стабильности.
В течение последнего десятилетия Китай начал крупнейшую реформу системы здравоохранения в истории человечества с целью сделать так, чтобы услуги здравоохранения были доступны не только жителям процветающих мегаполисов.
В начале этого века менее одной трети населения Китая имело доступ к медицинскому страхованию. Сегодня медицинским страхованием охвачено практически 100% населения. Такое равноправие в доступе к услугам здравоохранения является неотъемлемым условием социальной гармонии.
По существу, Китай обеспечил свое колоссальное население механизмами социальной защиты, которые защищают людей от обнищания ввиду необходимости нести большие расходы на здравоохранение. Это является колоссальным вкладом в построение справедливого и процветающего общества.
Дамы и господа,
В развитии международного здравоохранения у Китая особый статус. В силу достигнутых Китаем успехов у себя дома, предлагаемые им решения пользуются особым престижем при экспорте в другие страны.
Для большинства развивающихся стран Китай – попутчик, который не так давно встречал и преодолевал аналогичные трудности в области развития. Этот общий опыт создает у этих стран особое отношение к Китаю, которым может похвастаться далеко не каждый богатый партнер в области развития.
Много веков назад Шелковый путь был каналом передачи знаний о традиционной китайской медицине, которые распространялись по торговым путям из Китая в Индию, на Ближний Восток и в Европу. Сегодня инициатива «Один пояс и один путь» является продолжением этой традиции и современным инструментом экономической дипломатии.
Эта инициатива, которая является стратегией развития нового типа, направлена на содействие международному сотрудничеству в присущем Шелковому пути духе «мира и сотрудничества, открытости и всеохватности, взаимного обучения и взаимной выгоды».
В области здравоохранения, с моей точки зрения, инициатива имеет очень большой потенциал и может быть расширена с сегодняшних вопросов безопасности в сфере здравоохранения до вопросов более широкого сотрудничества, особенно по таким болезням, как заболевания сердца, диабет и рак, на которые решения в области торговой и экономической политики могут оказывать серьезное влияние.
Уже в 1963 г. деятельность китайских медицинских бригад в Африке превратилась в образцовую программу по международной помощи в области развития здравоохранения, включавшую строительство и передачу в дар сотен больниц и поликлиник, которыми сегодня испещрена карта стран Африки к югу от Сахары.
Несмотря на то, что некоторые критики считают, что эта помощь была главным образом направлена на то, чтобы гарантировать поставки природных ресурсов, так необходимых китайской экономике, независимые исследования не позволили обнаружить никакой связи между объемами помощи отдельным странам и потоками природных ресурсов.
В 1978 г. подход, основанный на обучении местных кадров базовым навыкам оказания медицинской помощи, вдохновил движение по развитию первичной медико-санитарной помощи, начало которому было положено принятием Алма-Атинской декларации и которое стало фирменной маркой для многого из того, что делает ВОЗ.
Вклад Китая в обеспечение глобальной безопасности в сфере здравоохранения привлек международное внимание во время вспышки Эболы в западной Африке, когда самоотверженные китайские медицинские бригады оказались в числе первых, кто откликнулся на мой призыв оказать врачебную поддержку на местах, несмотря на необходимость работать в очень опасных условиях.
Китай предоставил хорошо подготовленные и самодостаточные медицинские бригады с опорой на свой опыт, накопленный за несколько десятилетий работы в странах Африки к югу от Сахары, где медицинские бригады самостоятельно закупали необходимые им оборудование, материалы и медикаменты.
Совсем недавно ВОЗ провела проверку квалификации экстренной медицинской бригады из Восточного госпиталя Шанхая, которой по итогам проверки был выдан сертификат соответствия международным стандартам квалификации.
Теперь шанхайская медицинская бригада внесена в списки ВОЗ и может быть привлечена к работе, когда произойдет очередная вспышка регионального или глобального масштаба.
С опорой на эти достижения и успехи у себя дома Китай в прошлом году дважды занял центральное место на глобальной арене в области развития.
На сессии Генеральной Ассамблеи Организации Объединенных Наций в сентябре 2015 г. Председатель Си Цзиньпин объявил о создании фонда, исходный размер которого составит 2 млн. долл. США и к 2030 г. будет увеличен до 12 млн. долл. США, предназначенного для оказания поддержки наименее развитым странам в контексте Повестки дня в области устойчивого развития на период до 2030 года.
Председатель также объявил о том, что Китай спишет долги беднейших стран и начнет реализацию 600 конкретных проектов по сокращению бедности, улучшению образования и содействия повышению качества услуг здравоохранения.
Как многие отметили, руководящая роль Китая была решающим элементом в достижении соглашения во время Парижской конференции по изменению климата, которая состоялась в декабре прошлого года.
Загрязнение воздуха в Китае является одним из крупнейших источников опасности для здоровья населения. Страна по-прежнему производит более 60% энергии из угля, особенно в наиболее промышленно развитых районах страны, и является крупнейшим источником выбросов углекислого газа в мире. Приверженность Китая делу по сокращению этих выбросов существенным образом облегчила ход переговоров.
Правительство сделало ряд шагов, включая создание автоматической системы мониторинга загрязнения воздуха в режиме реального времени, снабженной системой оповещения и предупреждения, а также выделило большие средства на переход к ядерной, солнечной и ветряной энергии в соответствии с обязательствами, принятыми в рамках Парижского соглашения.
На руководителей провинций возложена важная роль в обеспечении переноса работающих на угле ТЭС и цементных заводов за черту городов.
Если бы каждая страна настолько серьезно и решительно относилась к своим обязательствам по смягчению изменений климата, мы действительно могли бы спасти планету и ее климат.
Этот год был отмечен еще одной значительной вехой в истории реформ здравоохранения. В августе вопросы здоровья были объявлены официальным приоритетом национальной политики после утверждения Центральным Комитетом плана «Здоровый Китай 2030».
Председатель Си Цзиньпин в своем выступлении на Национальной конференции по здравоохранению подчеркнул, что без обеспечения здоровья для всех людей невозможно построить благополучное общество. Он поставил вопрос здоровья в центр всей системы разработки политических решений в стране. В результате систематический учет вопросов здоровья при принятии любых решений стал официальной политикой правительства.
В своей речи Председатель Си также подчеркнул необходимость создания системы оценки воздействия на здоровье всех планов и мер политики в области экономического и социального развития, а также крупных проектов.
Это официальное признание политической роли вопросов здоровья является по своей сути уникальным и будет залогом лидерской роли Китая как внутри страны, так и за рубежом.
Однако, в Китае, как и во всех регионах мира, появляются новые, серьезнейшие угрозы. Связанные с ними трудности и их последствия для здоровья людей и для общества настолько велики, что способны замедлить или даже обратитесь в спять достижения последних лет. Это касается как Китая, так и всех остальных стран.
Дамы и господа,
Все человечество сталкивается сегодня с беспрецедентными по скорости переменами, которые несут угрозу для здоровья человека и вызывают тревогу. В мире 800 миллионов человек продолжают страдать от хронического недоедания. При этом, есть страны, где более 70% взрослого населения страдает от ожирения или избыточного веса.
Несмотря на то, что ожирение повсеместно становится все более распространенным, эпидемиологические характеристики проблемы зависят от продолжительности этой эпидемии. В Северной Америке и Европе распространенность ожирения является наиболее высокой среди категорий населения с низким уровнем доходов, часто проживающих в городских продовольственных пустынях, густо утыканных киосками и ресторанами быстрого питания.
В странах, столкнувшихся с эпидемией ожирения относительно недавно, например, в странах Азиатско-Тихоокеанского региона, от ожирения прежде всего страдают богатые жители городов, и только потом бедное население сельских районов и пригородных трущоб.
В Китае по мере того, как на смену десятилетиям скудного питания приходило изобилие, распространенность ожирения и избыточного веса росла и увеличилась за последние десятилетия ХХ века более чем в два раза. Таким образом, менее чем за время жизни одного поколения страна прыгнула от голода к пиру и изобилию.
Охватывающий все категории населения рост массы тела является тревожным сигналом, предупреждающим нас о грядущих больших проблемах. Они возникнут не сразу, но неизбежно, и предстанут в виде волны связанных с образом жизни хронических заболеваний, включая болезни сердца, диабет и некоторые виды рака, связанные с режимом питания.
Экономический рост и модернизация, которые в прошлом ассоциировались с повышением уровня здоровья населения, сегодня открывает двери для глобализации рекламы и торговли вредными для здоровья продуктами, такими как табак, алкоголь, продукты питания высокой степени переработки, а также подслащенные сахаром напитки.
Несмотря на то, что стремительная миграция населения из сельских районов в городские имеет ряд положительных последствий, она также ускоряет переход от активного образа жизни к сидячему.
Впервые в истории быстрый рост благосостояния приводит к ухудшению здоровья многих вчерашних бедняков. Это происходит в странах, где система здравоохранения не располагает достаточными ресурсами и кадровым потенциалом для принятия своевременных мер. Если нынешние тенденции сохранятся, диабет, сопровождающий эпидемию ожирения и требующий такого дорогостоящего лечения, может свести на нет все плоды экономического развития.
Азиатско-Тихоокеанский регион принято считать эпицентром кризиса с диабетом. У жителей этого региона болезнь развивается раньше, протекает тяжелее и приводит к смерти быстрее, чем у жителей более богатых стран.
В некоторых наиболее густонаселенных странах Азии, включая Китай и Индию, поколение людей, выросшее в бедных сельских районах, где еды всегда не хватало, а труд был физически тяжелым, сегодня живет в многоквартирных городских домах, работает в офисе, мало двигается, ездит на доступных всем автомобилях и питается дешевой едой из заведений быстрого питания.
Отчасти в результате этих перемен миллионы людей, которым удалось вырваться из бедности и стать частью быстро растущего среднего класса, теперь оказались в ловушке страданий, связанных с хроническими заболеваниями и их осложнениями, которые обходятся очень дорого. Сегодня в Китае крупнейшая в мире эпидемия диабета: им болеет 12% взрослого населения, и эта цифра продолжает расти с ужасающей скоростью.
Данные ВОЗ показывают, что распространенность диабета, болезней сердца и рака среди населения Китая выросла более чем в девять раз в течение жизни одного поколения, намного опережая этот процесс в остальных странах мира.
Эта тревожная ситуация во многом является следствием перехода от традиционного рациона к рациону западного образца, богатому жирами, сахаром и солью, старением населения и ростом потребления алкоголя и табака.
Рост распространенности неинфекционных заболеваний имеет очень далеко идущие последствия. Это настоящий тектонический сдвиг, который требует кардинальных перемен в основных установках общественного здравоохранения.
В большинстве развивающихся стран системы здравоохранения были предназначены для принятия мер в отношении непродолжительных по времени событий, таких как роды или острые инфекции. Эти системы не были задуманы для долгосрочного ведения пациентов с хроническими патологиями и их серьезными осложнениями, требующими дорогостоящих лекарств и стационарной помощи.
Общественное здравоохранение обязано перенести акцент с лечения на профилактику, с краткосрочного на долгосрочное ведение больных, с принятия родов, вакцинации и назначения антибиотиков на изменение форм поведения, с деятельности в одиночку на координированные действия с множеством секторов и партнеров.
Одним из наиболее дальновидных способов обеспечить этот переход – сформировать кадровый резерв хорошо подготовленных и мотивированный врачей общей практики. Они и лечат, и занимаются профилактикой. Они также лучше других могут выявить заболевание на ранних этапах до возникновения осложнений, требующих дорогостоящего лечения и длительного пребывания в стационаре.
Врачи общей практики – охрана на входе в систему здравоохранения, задача которой – сделать так, чтобы пациенты с относительно незначительными жалобами не перегружали отделения неотложной помощи. Врачи общей практики знают, что у болезни не только медицинские, но и социальные причины, что дает им большое преимущество в том, что касается первичной профилактики и повышения уровня удовлетворения пациентов услугами. Именно они могут оказывать услуги, по-настоящему ориентированные на потребности людей.
Многие сторонние наблюдатели амбициозной программы реформ в Китае отметили, что нехватка хорошо подготовленных врачей-практиков является основным препятствием для сокращения чрезмерного использования стационарной помощи.
Руководители органов здравоохранения на уровне провинций должны сыграть ключевую роль и правильно направлять ресурсы. Инвестиции в первичное медико-санитарное обслуживание принесут больше результатов и будут более рентабельными, чем инвестиции в строительство новых больниц и поликлиник.
Расходы на лечение этих заболеваний, связанных с образом жизни, шокируют. Профилактика является без сомнения более эффективным способом решения проблемы, однако организация профилактики — очень трудная задача по крайней мере по двум причинам.
Во-первых, глубинные причины хронических заболеваний находятся вне сектора здравоохранения. Сектор здравоохранения несет на себе бремя этих болезней, но почти не имеет рычагов влияния на факторы риска. Во-вторых, деятельность влиятельных экономических субъектов, таких как производители табака, алкоголя, продуктов питания и безалкогольных газированных напитков, приводит к глобализации нездорового образа жизни.
Используя Рамочную конвенцию ВОЗ по борьбе против табака в качестве юридического инструмента, органы власти, в том числе на региональном уровне, могут принимать законодательство, которое существенным образом снизит потребление табака. Мы уверены в этом, у нас есть масса тому доказательств.
Меры по борьбе против табака в Пекине являются одними из наиболее строгих в мире. В Шанхае недавно было запрещено курение во всех зданиях аэропорта и железнодорожных вокзалах города. Законодательное собрание Шанхая рассматривает вопрос о принятии еще более жестких мер по запрету курения во всех общественных зданиях.
Если это могут сделать Пекин и Шанхай, при широкой поддержке со стороны населения, каждый руководитель здравоохранения в каждой провинции может сделать это.
К несчастью, представители табачной промышленности пытаются сделать все возможное, чтобы подорвать процесс принятия этих крайне необходимых законов. Их цель – ослабить китайское национальное законодательство по борьбе против табака, подготовка которого идет в настоящее время.
Не позволяйте представителям промышленности, известным своим нечистоплотным поведением, свести на нет эти достижения в области охраны здоровья населения Китая. Интересы охраны здоровья должны идти впереди защиты прибыли частных компаний. Каждый случай смерти, связанный с табаком, является трагедией которую можно было бы предотвратить.
Дамы и господа,
В мире, где так много факторов неопределенности, экономические, торговые и промышленные соображения могут взять верх над национальными и международными задачами и пойти впереди интересов охраны здоровья населения.
Еще одна тенденция требует пристального внимания. Экономический рост и повышение благосостояния почти всегда сопровождаются увеличением спроса на мясо и молочную продукцию.
Мировая продовольственная система, за последние десятилетия прошлого века осуществила переход к промышленному производству продовольствия. В результате появились огромные животноводческие комплексы, где тысячи голов свиней, крупнорогатого скота и птицы содержатся в стесненных и антисанитарных условиях.
Так, в Китае построены гигантские животноводческие предприятия, способные производить более миллиона голов свиней в год. Система массового стойлового содержания скота позволяет удовлетворить спрос населения на дешевое мясо, однако очень высокой ценой.
Эта система не является экологически устойчивой. Такие животноводческие хозяйства серьезнейшим образом загрязняют окружающую среду испражнениями животных и химическими отходами, а также метаном, который участвует в изменении климата.
Выращивание огромного числа животных в стесненных условиях требует использования колоссального количества антибиотиков. В некоторых странах для производства продовольствия используется больше антибиотиков, чем для лечения людей.
Проведенные в Китае исследования лучше всего демонстрируют непосредственную связь между использованием антибиотиков в производстве продовольствия и обнаружением в пище, у животных и у людей устойчивых к лекарствам возбудителей болезней.
Во всем мире все больше и больше антибиотиков первой и второй линии, имеющих жизненно важное значение для человечества, становятся бесполезными в результате возникновения устойчивости к ним, что четко связано со злоупотреблением этими ценными лекарственными средствами.
Учитывая то, что на этапе разработки сегодня находится так мало препаратов-заменителей, можно сказать, что мир движется к эпохе жизни без антибиотиков, когда многие распространенные инфекционные заболевания вновь станут смертельными.
В качестве принимающей стороны саммита Группы двадцати в сентябре Китай включил вопрос об устойчивости к противомикробным препаратам в повестку дня и итоговое коммюнике мероприятия.
Китаю очень повезло с Председателем, который поместил вопросы здоровья в центр всей деятельности правительства. Все меры, принимаемые всеми ведомствами, должны сопровождаться оценкой воздействия на здоровье.
Это может помочь Китаю сделать так, чтобы в результате быстрой модернизации и экономического прогресса население не растеряло, а укрепило свое здоровье.
Я хотела бы попросить вас в процессе дальнейшего развития инициативы «Один пояс и один путь» не забывать о том, что есть так много экономических и торговых факторов, которые могут свести на нет десятилетия устойчивого прогресса в деле укрепления здоровья населения.
Признание и корректировка этих факторов – еще один способ содействия миру и сотрудничеству, открытости и всеохватности, взаимному обучению и взаимной выгоде.
Мир, в котором существует такой дисбаланс в уровне дохода, возможностях, доступе к здравоохранению и уровне здоровья, не может быть ни стабильным, ни безопасным.
Благодарю вас.
Социальное значение экономических реформ в системе здравоохранения Китая Текст научной статьи по специальности «Прочие медицинские науки»
всех Будд и Бодхисаттв о заботе и покровительстве над всеми живыми существами и избавлении их от страдания. В них он держит Драгоценность, исполняющую желания, — символ бодхичитты. В своей другой правой руке Авало-китешвара держит хрустальные чётки, символизирующие его способность освобождать всех существ от сансары. В левой руке он держит стебель синего лотоса утпала, символизирующего его безупречную и сострадательную мотивацию. Полностью расцветший цветок утпала и два бутона показывают, что сострадательная мудрость Авалокитешвары пронизывает прошлое, настоящее и будущее. На левое плечо Авалокитешвары наброшена шкура дикого оленя, символизирующая добрый и нежный характер сострадательного бодхисаттвы и его способность подчинять заблуждения.
Литература
1. Ело Ринпоче. Краткое объяснение сущности Ламрима. — Улан-Удэ, 2006.
2. Нестеркин С.П. Образовательная система буддийских монастырей // Буддизм в Бурятии: история, истоки, современность. — Улан-Удэ, 2002.
3. Торчинов Е.А. Введение в буддологию: курс лекций. — СПб., 2000.
4. Ело Ринпоче. Методы обретения счастья. Эл.
ресурс. Режим доступа: http://yelo-
rinpoche.ru/teachings/articles/methods_of_fmding_happi ness
5. Дандарон Б.Д. Эл. ресурс. Режим доступа: http://dandaron.ru/rus/theory/ego.html
6. Кхенчен Палден Шераб Ринпоче, Кхенпо
Цеванг Донгьял Ринпоче. Свет трех драгоценностей. Эл. ресурс. Режим доступа:
http://spiritual.ru/lib/vb.html
Бардуева Туяна Цыреновна, ассистент кафедры филологии Центральной Азии восточного факультета БГУ. 670047, г. Улан-Удэ, ул. Пушкина, 25, e-mail: [email protected]
Bardueva Tuyana Tsirenovna, assistant of the department of philology of countries of Central Asia Oriental Faculty of BSU. 670047, Ulan-Ude, Pushkin str. 25, e-mail: [email protected]
УДК 614.(510)
© О.М. Барлукова
СОЦИАЛЬНОЕ ЗНАЧЕНИЕ ЭКОНОМИЧЕСКИХ РЕФОРМ В СИСТЕМЕ ЗДРАВООХРАНЕНИЯ КИТАЯ
В статье рассматриваются проблемы здравоохранения в Китае, пути их решения и результаты проведенных экономических реформ.
Ключевые слова: социальный, здравоохранение, медицина, проблемы, реформы.
O.M. Barlukova SOCIAL VALUE OF ECONOMIC REFORMS IN CHINA’S HEALTHCARE SYSTEM
The article discusses health problems in China, their solutions and the results of economic reforms.
Keywords: social, health, medicine, problems, reforms.
Экономические реформы 1980-х гг., предпринятые к Китае, изменили систему здравоохранения в стране таким образом, что увеличился разрыв уровня смертности между группами населения. В первые годы основания КНР доступность медицинской помощи была главным приоритетом. Но переход к рыночной системе с начала 1980-х гг. привел к распаду гарантированного договора о всеобщем доступе к услугам здравоохранения. Теперь бедные люди не могли оплатить медицинскую помощь, а сельские жители практически не имели доступа к медицинским услугам, что сделало эти группы особенно уязвимыми. Все это в совокупности
обусловило региональные, гендерные и иные различия в смертности.
В период с 1960-х по 1970-е гг. 90% сельского населения получали, по меньшей мере, основную медико-санитарную помощь. После экономических реформ у 90% сельских жителей отсутствовала медицинская страховка. Люди все чаще обращались к платным медицинским услугам. Но эти услуги были сосредоточены в основном в городах, и многие сельские жители не могли позволить себе их. Одно посещение медицинского учреждения могло стоить около 15 % среднего годового дохода работника фермы. В 2003 г. чистый годовой доход крестьянина составлял в среднем 2 622 юаня, а средняя стои-
мость его пребывания в больнице достигла 2 236 юаней [Бергер Я. Китайское здравоохранение // Отечественные записки. — №3. — 2008. — Режим доступа: htpp://www.strana-oz.ru/?numid=44&
агис1е=682].
В результате таких обстоятельств Китай столкнулся с увеличением числа некоторых заболеваний. Случаи заболевания туберкулезом резко возросли в 1980-е гг. Профилактика туберкулеза помогла остановить всплеск заболевания в некоторых провинциях, обеспечивая успешную модель для борьбы с другими инфекционными заболеваниями. Правительство выдвинуло программу, включавшую диагностику и лечение заболеваний в деревнях, используя недорогие лекарства, но болезнь по-прежнему широко распространена в некоторых районах Китая. Можно отметить, что уровень смертности значительно выше в сельской местности, чем в городских районах.
Разрыв уровня смертности между горожанами и жителями сельской местности устойчив и растет. В сельских районах проблемы со здоровьем и высокая смертность связаны с низким жизненным уровнем и недостаточными медицинскими услугами. Именно здесь недоедание, заболевания младенцев и гинекологические проблемы являются гораздо более распространенными, чем в городах. В целом уровень смертности определенного района тесно связан с доходом на одного человека, с промышленным и сельскохозяйственным производством на душу населения, а многие сельские районы бедны по этим показателям.
Одним из важных вопросов здравоохранения Китая является недоедание среди сельских детей в Китае. В исследовании, проведенном в 1998 г., отставание в росте среди детей Китая составило 22%, 46% — в бедных провинциях. Это свидетельствует об огромном разрыве между городскими и сельскими районами. Другое исследование социолога Чэнь показало, что недоедание детей в сельской местности снизилось с 1990-х по 1995-е гг., но региональные различия все еще огромны. В недавнем докладе Проекта поддержки сельского образования были озвучены основные проблемы со здоровьем у детей: 34 % имеют железодефицитную анемию, 40% заражены глистами. Многие из этих детей не имеют надлежащего и достаточного питания. Часто из-за этого дети не в состоянии в полной мере воспользоваться преимуществами образования, которое может стать билетом из нищеты. Одной из причин плохого питания в сельской местности является то, что семьи вынуждены продавать сельскохозяйственную продукцию, чтобы выру-
чить деньги. Например, сельские семьи сами не употребляют яйцо, которое снесла их курица, а продают по 20 юаней за 1 килограмм. Деньги затем тратят на книги или еду, такую как лапша быстрого приготовления, в которой не хватает питательных веществ по сравнению с яйцом.
Дальнейшее исследование, проведенное Министерством здравоохранения Китая, показало, как и какую еду потребляют в сельской местности. 30% населения потребляют мяса меньше одного раза в месяц, 23% потребляют рис или яйцо реже одного раза в месяц, 81% потребляют менее одной чашки молочных продуктов в неделю. Молочные продукты и яйцо обеспечивают необходимые питательные вещества, которые являются важными для физического развития ребенка. Доклад 2008 г. о питании и состоянии здоровья детей показал, что 7 600 000 детей из бедных деревенских семей на западе Китая, были ниже и меньше по весу, чем городские дети, а также они ниже на 4 см и легче на 0,6 кг, по сравнению со стандартами Всемирной организации здравоохранения.
Недавняя вспышка тяжелого острого респираторного синдрома в Китае также подчеркивает проблемы, стоящие перед системой здравоохранения страны. Низкий уровень санитарии и гигиены, приводивший к различным заболеваниям, заставил правительство направить усилия на улучшение качества воды, а также на утилизацию человеческих отходов. В сельской местности они всегда собирались и использовались в качестве удобрения на полях, что являлось одним из основных источников различных заболеваний. В Китае начали обрабатывать отходы: закапывать в ямы, компостировать, смешивать с химическими веществами. В результате принятых мер такие эпидемические заболевания как холера, бубонная чума, брюшной тиф, скарлатина, практически были ликвидированы.
Еще большую опасность представляет ВИЧ/СПИД. По официальным данным, количество людей, живущих с ВИЧ/СПИД, в Китае увеличилось с менее чем 600 000 в 2000 г. до 1 млн человек в 2002 г. Как и в других странах, в Китае уровень заболевания ВИЧ является самым высоким среди определенных социальных групп. Потребители инъекционных наркотиков, которые заражаются иглами, имеют самые высокие показатели инфицирования. Использование инъекционных наркотиков в основном характерно для Юго-Западного Китая и показатель распространенности ВИЧ может достигать 80 % в Синьцзян-Уйгурском автономном районе и 20% в провинции Гуандун. ВИЧ-инфицированных, как правило, много среди ра-
ботников сферы сексуальных услуг. Из-за нелегальности данного вида бизнеса затруднено выявление действительного количества инфицированных. В этой отрасли в основном занятые недавние мигранты из сельских районов.
Люди, которые сдавали кровь во многих странах, не подвергались такому риску заражения ВИЧ-инфекцией, как в Китае. Тысячи людей в сельских районах Китая, в основном в центральных провинциях, были инфицированы ВИЧ при продаже крови в коммерческих организациях, которые использовали небезопасные методы сбора плазмы. Клиники смешивали кровь разных доноров перед отделением плазмы, а потом обратно вливали кровь донорам для предотвращения анемии. Если кто-то из доноров был носителем вируса, то вся группа доноров заражалась. В некоторых деревнях до 80% жителей заразилось ВИЧ таким образом. Доноры часто не знали, что они были больны, поэтому они по-прежнему продолжали продавать свою кровь и заражали все больше людей. Незнание о ВИЧ было, пожалуй, самой серьезной проблемой. Большинство людей в Китае не знали, как передается ВИЧ/СПИД и как предотвратить заболевание. Проведенное тогда исследование показало, что пятая часть населения никогда не слышала о СПИДе и что гораздо большая часть не знала, как передается ВИЧ и что инфицирования можно избежать. Китайское правительство начало предпринимать действия в ответ на рост числа инфицированных граждан, а также в немалой степени под внутренним и международным давлением организаций здравоохранения. Занимаясь разработкой эффективных мер для такого большого населения, правительство выдвинуло проект медицинских реформ, который был одобрен Госсоветом. Основными целями предлагаемых реформ являлись: обеспечение медицинскими страховками 90% населения к 2011г.; создание мощной фармацевтической индустрии, причем не только дженериков, но и инновационных препаратов; усовершенствование инфраструктуры первичнобазовой медицинской помощи
[http://vladmedicina.ru/articles/].
В последнее десятилетие и особенно после V пленума ЦК КПК, утвердившего 11-й пятилетний план развития страны на 2006-2010 гг., ситуация стала улучшаться. В рамках начатой реформы была поставлена задача сохранить все лучшее, что было сделано в предшествующие периоды, устранить «неолиберальные перекосы», одновременно с этим усилить роль рыночных механизмов и создать качественную совре-
менную «медицину для всех», а не только для иностранцев и зажиточных китайцев. Прокламируется параллельное развитие китайской и западной медицины, использование китайских и западных лекарств [http: //www .easttime.ru/
analitic/3/8/467.htmll. Различные традиционные (народные) методы профилактики и самовосстановления широко практикуются в качестве дополнения к профессиональной медицинской помощи. Традиционная медицина включает в себя лечение травами, иглоукалывание, точечный массаж, прижигание, «банки», цигун (легкие упражнения, медитация, согласованное движение, дыхание), массаж и т.д. Такие подходы считаются наиболее эффективными при лечении мелких и хронических заболеваний, в частности, из-за мягких побочных действий.
Быстрыми темпами развивается образование в области традиционной медицины, открыты высшие и средние учебные заведения с преподаванием китайской медицины и фармакологии, заочные институты, вечерние институты, школы, проводится система экстерната. Благодаря всему этому в стране подготовлены в большом количестве специалисты по китайской медицине. В производстве китайских лекарств сформирована целостная система, отличающаяся богатым ассортиментом и передовыми технологиями. В Китае врачи традиционной медицины учатся друг у друга, пытаясь найти путь сочетания методов китайской и западной медицины, что стало новшеством для Китая. В настоящее время в стране сложилась ситуация, при которой сосуществуют, перенимают друг у друга все положительное и совместно развиваются китайская, западная и китайско-западная медицина [Энциклопедия Китая. Медицина и здравоохранение. — Режим доступа: htpp://www.abirus.ru].
Особое значение придается здравоохранению в деревне и на коммунальном уровне в городах. Поощряется также создание негосударственных лечебных учреждений. Правительство намерено увеличивать расходы в сфере здравоохранения, главным образом, на дотации населению, охваченному системой страхования, а не на увеличение вложений в государственные лечебные учреждения. Тем самым провозглашался курс на развитие рынка медицинских услуг [http://www.easttime.ru/analitic/3/8/467.html].
КНР является членом Всемирной организации здравоохранения с 1948 г. Офис ВОЗ Китая за последние годы значительно расширил сферу деятельности особенно после крупной вспышки атипичной пневмонии в 2003 г. Правительство Китая при поддержке ВОЗ усилило систему
здравоохранения в стране. Сотрудники ВОЗ в Китае работают в таких областях, как развитие системы здравоохранения, иммунизация, борьба с туберкулезом, контроль над птичьим гриппом, борьба против курения, окружающая среда и здоровье и т.д.
Результаты выполнения 11-й пятилетки, завершившейся в 2010 г., подтвердили правильность выбранного курса. Бюджетные расходы на здравоохранение увеличились в два раза, превысив 3% ВВП. Средняя продолжительность жизни выросла с 70 лет в 2005 г. до 73 лет в 2009 г. До провозглашения в 1949 г. КНР средняя продолжительность жизни в Китае составляла всего 35 лет [http://www.mt-solution.ru].
Медицинские услуги стали намного доступнее для большинства категорий населения. В систему здравоохранения пришли частные инвестиции и, несмотря на то, что предприниматели в основном устремились в фармацевтический бизнес и производство медицинских изделий, именно в этот период во всех крупных городах появилось значительное количество частных клиник. Именно они частично решили проблему с очередями в государственных лечебных заве-
дениях и обеспечили предоставление качественных медицинских услуг.
Достигнутые успехи в области медицины и здравоохранения рассматриваются китайским руководством как стартовая площадка для нового рывка — такого, который бы поставил Китай в один ряд с наиболее развитыми странами мира [http://www.mt-
solution.ru/sistema_zdravoohraneniya_v_kitae ].
Литература
1. Бергер Я. Китайское здравоохранение // Отечественные записки. — №3 — 2008. — Режим доступа: http://www.strana-oz.ru/?numid=44&article=1682
2. Population Bulletin. Vol.59. No 2.
3. Министерство здравоохранения КНР. — Режим доступа: www.moh.gov.cn
4. http://www.easttime.ru/analitic/3/8/467.html
5. http://russian. cctv. com/program/news_ru/2010030 5/101329.shtml
6. http://www.mt-solution.ru/sistema_zdravoohraneniya_v_kitae
7. http://vladmedicina.ru/articles/popular/2010-10-04-blesk-i-nischeta.htm
8. Энциклопедия Китая. Медицина и здравоохранение. — Режим доступа: htpp://www.abirus.ru
Барлукова Ольга Михеевна, аспирант кафедры философии восточного факультета Бурятского госунивер-ситета, г. Улан-Удэ, ул. Пушкина, 25а, e-mail: [email protected]
Barlukova Olga Mikheevna, post-graduate student of BSU, assistant of the Department of philosophy of Burayt State University, Ulan-Ude, Puchkin ctr., 25a, е-mail: [email protected]
УДК 291 © С.Р. Батомункуева
БУРЯТСКИЕ ТИБЕТОЯЗЫЧНЫЕ ОБРЯДНИКИ КУЛЬТА ГОР
В статье рассматриваются некоторые вопросы, связанные с изучением тибетоязычных обрядовых текстов почитания гор Бурятии.
Ключевые слова: буддизм, тексты, ритуальные тексты, культ гор.
S.R. Batomunkueva
BURYAT TIBETAN — LANGUAGE TEXTS OF MOUNTAIN WORSHIP CULT
The article deals with studying and representing ritual texts concerning mountain worship cult in Buryatia. Keywords: Buddhism, texts, ritual texts, mountain cult.
Роль письменных источников в науке велика, и они занимают особое место в исследовании религии и различных ее феноменов. Несмотря на свою тысячелетнюю историю, священные тексты разных религий не теряют своей значимости, а пробуждают еще больший интерес к их изучению. Именно тексты являются носителями знаний, которые человечество начало накапливать еще с древнейших времен. Зачастую они
становятся основными «выразителями религии и сказителями о религии».
Тибетоязычные обрядовые тексты почитания гор содержат в себе тот ценнейший компонент и ту информацию, которые были вложены в них при их составлении и могут дать дополнительный материал для исследования. Между тем тексты почитания гор тесно переплетены с культом почитания хозяев местности, с культом обоо.
|
О цифровом здравоохранении Китая Революционные перемены в системе здравоохранения Китая Мы с интересом следим за новыми цифровыми технологиями в области здравоохранения и расскажем, как в Китае борются с монополией на продажу лекарств с помощью мобильных приложений и интернет-рецептов.Китайские частные компании во главе с Alibaba, компанией-владельцем AliExpress, предпринимают значительные меры, стремясь урвать свой кусок в расширяющейся сфере китайского здравоохранения: ожидается, что к 2020 году рынок китайской индустрии здравоохранения достигнет 1 трлн долларов. Ali Health — дочерняя компания Alibaba в области здравоохранения — считает рынок лекарств, отпускаемых по рецепту, потенциально важным источником дохода. Сегодня в Китае больницы продают почти три четверти всех лекарств по рецептам. Такая монополия приводит к завышению цен на лекарства и увеличению коррупции. Не только больницы ищут альтернативные источники дохода. Китайские врачи не получают зарплату, соразмерную медицинским услугам, которые они предоставляют. Многие врачи ищут «серый» доход, чтобы дополнить им свои зарплаты. «Серый» доход может прийти в виде так называемой скидки (бонуса) от фармацевтических компаний сбыта. Она предоставляется врачам в обмен на обязательство, что те будут прописывать пациентам препараты этой компании. Чтобы не терять доход от продаж, компании скрывают скидку в цене препаратов. В результате, прежде чем препарат поступает в больницу, его закупочная цена значительно превышает норму. Alibaba и другие игроки надеются извлечь выгоду из растущей индустрии здравоохранения Китая и ищут креативные решения, чтобы предотвратить вымогательство монополистов. Одно из таких решений — мобильное приложение Alijk, которое позволяет клиентам загружать скан своего рецепта и получать предложения от ближайших розничных аптек. После того как клиент выбирает, в какой аптеке купить товар, и оплачивает его через мобильную платежную систему AliPay, лекарство доставляется покупателю. Это приложение было запущено в провинции Хэбэй при сотрудничестве с местными органами власти. В итоге Alijk облегчило покупку лекарств, стоимость которых оказывалась на 20% ниже средних рыночных цен, что позволило покупателям экономить до 50%. Еще одна цель компании — занять рынок лекарственных средств, отпускаемых по интернет-рецептам не из розничных аптек и больниц. Если это удастся, Ali Health будет занимать значительную часть рынка лекарств, отпускаемых по рецепту, в размере 149 млрд долларов. Это приведет к снижению цен на лекарства и повседневных трат китайцев. Полностью материал см. здесь Мобильная революция китайского здравоохранения Мобильные приложения для здоровья и медицинского контроля появляются невиданными темпами в двух странах — США и Китае. Рынок таких приложений неуклонно растет. Телемедицина становится не футуристическим проектом, а повседневной реальностью Поднебесной уже сейчас. В 2014 году создан специальный Китайский центр мобильных медицинских инноваций. Будущее медицины рождается на наших глазах. У современного здравоохранения — реальные проблемы. Во многих странах мира. Это связано с ростом расходов на отрасль, старением населения, малодоступностью медицины для бедняков. Традиционная система оказания медицинской помощи и контроля за здоровьем требует срочного «лечения». На помощь могут прийти мобильные технологии. Они взяли на себя связь пациента с доктором, они собирают данные о здоровье, они (в некоторых случаях) улучшают обработку и передачу результатов анализов. Американский врач-кардиолог и исследователь цифровой медицины Эрик Топол написал о mHealth целую книгу «Творческое разрушение медицины». Конечно, вся она о том, что будущее — за медициной «без проводов». Новые технологии делают оказание медицинской помощи более эффективным. Цифровая революция может стимулировать беспрецедентные изменения во всей индустрии медицины. В Китае это будущее уже наступает. Намного раньше, чем ожидали эксперты. Число компаний, которые предоставляют информационные услуги для здравоохранения, растет. Открываются специальные клиники, которые формируют новое бизнес-звено. Они сочетают в себе традиционные медицинские осмотры с интернет-технологиями. Полностью материал см. здесь Что влияет на рост сферы цифровой медицины в Китае? Инвестиции в цифровую медицину в Китае в первой половине 2016 года составили $1.1 млрд, это примерно столько, сколько инвестировали в эту отрасль за весь прошлый год, отмечает в своем отчете аналитическая компания CB Insights. Несколько факторов влияют на такой рост инвестиций, причем некоторые из этих параметров специфичны именно для Китая. Основное отличие этой инвестиционной картины от, например, США, заключается в дерегулировании отрасли и реформе государственных предприятий. Заинтересованность китайского правительства в сокращении доли государственных предприятий совпало с повышенной заинтересованностью частного и иностранного капитала. В результате иностранные и международные компании начали интенсивно инвестировать в медицинскую отрасль Китая, пишет MedCity News. Есть еще ряд факторов, которые вместе с двумя вышеуказанными, подготовили почву для такого роста инвестиций в цифровую медицину. Полностью материал см. здесь |
Китай призвал к созданию сообщества единого здравоохранения — Российская газета
Коронавирусная пандемия распространилась более чем в 210 странах, повлияла на нормальную жизнедеятельность более семи миллиардов человек, в результате инфекции уже скончалось более 300 тысяч человек. В этот критический момент все страны стремятся к единению воли и сотрудничеству в целях скорейшего обуздания пандемии.
Говоря о формировании сообщества единого здравоохранения, председатель КНР Си Цзиньпин выдвинул шесть предложений: разработать меры по контролю за пандемией, способствовать проявлению руководящей роли ВОЗ, увеличить поддержку африканским странам, усилить глобальную систему здравоохранения, способствовать восстановлению социально-экономического развития и укрепить международное сотрудничество. Эти меры обладают долгосрочным характером.
В своей речи председатель КНР Си Цзиньпин отметил, что китайская сторона будет в течение двух лет оказывать международную помощь на сумму два миллиарда долларов, сформирует в рамках сотрудничества с ООН экстренный фонд гуманитарной помощи, на базе 30 клиник создаст механизмы противоэпидемического сотрудничества Китая и Африки. Он также отметил, что по завершению разработки вакцина от коронавируса станет доступна в глобальном масштабе.
Международное сообщество высоко оценило инициативы Китая. Председатель 72-й сессии Всемирной ассамблеи здравоохранения, министр здравоохранения Лаоса Боунгонг Сихавонг в своем выступлении высоко оценил представленную председателем Си Цзиньпином концепцию сообщества единого здравоохранения человечества, выразив благодарность китайской стороне за дух партнерства во имя обеспечения глобального благополучия всего человечества.
«Когда единство победит идеологию, все станет возможно», — заявил генеральный директор ВОЗ Тедрос Аданом Гебрейесус. Генеральный секретарь ООН и главы многих стран в своих выступлениях выразили поддержку многостороннему подходу и укреплению сотрудничества международного сообщества в борьбе с эпидемией.
Понимание здравоохранения в Китае
Это подборка ресурсов по пониманию системы здравоохранения Китая, доступная в каталоге NLB или в Интернете, и не является исчерпывающим списком.
Печатные и цифровые ресурсы NLBПерестройка политики доступного медицинского обслуживания в Китае: есть ли выход на рынок сбыта?
Эта книга предлагает всесторонний взгляд на систему медицинского обслуживания Китая, охватывающую более трех десятилетий до наших дней, и обсуждает ограничения китайской политики по обеспечению доступного здравоохранения для масс по экономическим причинам.
Все права защищены, Лондон: Routledge, Taylor & Francis Group, 2019
Качество здравоохранения и HIT: международные стандарты, практика Китая
Прочтите тематические исследования из различных университетских и специализированных больниц в Китае, чтобы узнать, как эти больницы принимают международные стандарты здравоохранения и адаптируют их к условиям Китая. Этот том отредактировал Цзилань Лю, доктор медицины, магистр здравоохранения, который имеет более чем 30-летний опыт работы в сфере здравоохранения и эквивалентное количество лет в управлении целым рядом систем предоставления медицинских услуг и финансирования.
Все права защищены, New York: Productivity Press, 2019
Качество медицинской помощи в крупных больницах Китая: обсервационное исследование
В этом журнале анализируется качество стационарной помощи в Китае при серьезных заболеваниях, таких как инсульт и пневмония, за пятилетний период с октября 2012 года по март 2018 года. За тот же период правительство Китая увеличило инвестиции в здравоохранение. Также проводятся сравнения с аналогичными больницами в США, чтобы оценить работу больниц Китая.
Получено с ProQuest Central. ( myLibrary ID необходим для доступа к этой базе данных.)
10 лет реформы здравоохранения в Китае: прогресс и пробелы в обеспечении всеобщего охвата услугами здравоохранения
За последнее десятилетие правительство Китая инициировало крупную реформу здравоохранения, включающую расширение системы социального медицинского страхования для всех, укрепление инфраструктуры, реформирование системы оказания медицинской помощи и модернизацию системы оказания медицинской помощи, ориентированной на больницу и лечение.Тем не менее, все еще можно обнаружить пробелы в качестве медицинской помощи, контроле за расходами на здравоохранение и удовлетворенности населения.
Получено с ProQuest Central. ( myLibrary ID необходим для доступа к этой базе данных.)
Медицинский переход в Китае ХХ века
Этот том документирует историю современной медицины в Китае и изменения в системе общественного здравоохранения в 20 веке. Благодаря стипендиям из Китая, Австралии, Тайваня, Германии, Канады и Соединенных Штатов, в этой книге рассматриваются темы, касающиеся изменения моделей заболеваний и долголетия, борьбы с туберкулезом в Шанхае, институционализации китайской медицины и развития современного сестринского дела.
Получено с ProQuest Ebook Central. ( myLibrary ID необходим для доступа к этой базе данных.)
Система здравоохранения Китая и реформа
В этой книге, в которой участвовали экономисты в области здравоохранения, политологи, представители общественного здравоохранения и руководители корпораций, рассматривается система здравоохранения Китая и ее основные реформы; борьба между государственным регулированием и силами свободного рынка; и ключевые проблемы здравоохранения, с которыми в настоящее время сталкивается Китай, такие как хронические заболевания, общественное здоровье и экономическая безопасность пожилых людей.
Все права защищены, Великобритания: Cambridge University Press, 2017
Общественное здравоохранение и модернизация Китая, 1865-2015 гг.
Автор обсуждает, как развивалась система общественного здравоохранения Китая вместе с экономическим прогрессом страны, и исследует, как потрясения в социальном и политическом климате Китая повлияли на системы, программы, учреждения и медицинскую практику в последнее столетие.
Все права защищены, Abingdon: Routledge, 2017.
Вам также может понравиться
Почему Китай может обеспечить медицинским страхованием 1,4 миллиарда человек
Правительство Китая делает общественное здравоохранение приоритетным в стратегии развития страны для решения проблем, связанных с медицинским страхованием. Посмотрите видео, чтобы узнать, как Китай обеспечивает медицинскую страховку для своих 1,4 миллиарда человек.
Развитие и реформа общественного здравоохранения в Китае с 1949 по 2019 год
Этот документ в открытом доступе, представляющий результаты опросов, интервью и обзоров, представляет ретроспективную оценку семи десятилетий развития общественного здравоохранения в Китае с 1949 по 2019 год.Хотя Китай реализовал Национальную программу базовых услуг общественного здравоохранения (NBPHSP), проблемы, включая качество услуг и нехватку квалифицированных специалистов, все еще существуют.
Возможности инвестирования в сектор здравоохранения Китая после COVID-19
После вспышки коронавируса ожидается рост инвестиций в рынок здравоохранения Китая. В этой статье рассматриваются факторы, которые делают сектор здравоохранения Китая приоритетной областью инвестиций в следующее десятилетие, а также определяются некоторые из потенциальных возможностей для бизнеса, доступных в этом секторе.
Как коронавирус помогает исправить сломанную систему здравоохранения Китая
В перегруженной системе здравоохранения Китая происходят положительные изменения, поскольку люди все чаще обращаются к телемедицине или онлайн-консультациям в качестве альтернативы после коронавируса. Ожидается, что эта тенденция сохранится даже после того, как кризис утихнет, поскольку люди воспользуются этим методом медицинских консультаций из-за удобства и преимуществ, которые они получают.
Китайские «босоногие» врачи
В этом видео рассказывается о сети «босоногих» врачей, созданной в сельских районах Китая во времена Мао Цзэдуна.Работая бок о бок с фермерами, эти врачи немедицинской подготовки или сельские врачи обеспечивают базовую медицинскую помощь односельчанам даже по сей день, несмотря на отмену программы босоногих врачей во время экономических реформ, которые имели место в 1980-х годах.
Источник: CNBC International
Здравоохранение для всех к 2020 году: Китай надеется, что медицинские компании станут более здоровой нации
В рамках плана «Здоровый Китай 2030», запущенного в октябре 2016 года, Китай стремится к 2020 году сделать базовое здравоохранение доступным для всех граждан.Для этого китайское правительство предложило упростить процедуры тестирования импортных лекарств, чтобы сократить стоимость и время, необходимое для выпуска этих лекарств на рынок.
Острая необходимость Китая в реформировании сектора здравоохранения рассматривается как возможность для частных больниц
По мнению аналитиков, государственная система здравоохранения Китая, которая должна справляться с растущим числом заболеваний, связанных со старением и загрязнением окружающей среды, остро нуждается в реформе, и именно здесь частный сектор больниц может помочь облегчить тяжелую рабочую нагрузку. государственных больниц.Такая политика, как сокращение бюрократии при открытии частных больниц и разрешение этим больницам определять свои медицинские расходы, может стимулировать открытие большего количества таких частных больниц.
Последнее обновление окт.2020 г.
Всемирная организация здравоохранения, Обзор системы здравоохранения Китайской Народной Республики
Как цитировать эту публикацию
Qingyue M, Hongwei Y, Wen C, Qiang S, Xiaoyun L.Обзор системы здравоохранения Китайской Народной Республики. Том 5 №7. Манила: Всемирная организация здравоохранения, Региональное бюро для Западной части Тихого океана, 2015 г.
Обзор
Китайская Народная Республика добилась больших успехов в улучшении состояния здоровья за последние шесть десятилетий, в основном благодаря приверженности правительства делу здравоохранения, обеспечению экономически эффективных программ общественного здравоохранения, расширению охвата механизмов финансовой защиты здравоохранения и инвестициям в обширное здравоохранение -сеть оказания медицинской помощи.
Демографические и эпидемиологические модели изменились от высокой рождаемости, высокой смертности и инфекционных заболеваний к низкой рождаемости, низкой смертности и хроническим заболеваниям. Хронические болезни являются причиной 85% из примерно 10,3 миллиона смертей от всех причин каждый год, что составляет 70% от общего бремени болезней в Китае.
Постоянный вклад государства в основные услуги общественного здравоохранения значительно повысил доступность услуг общественного здравоохранения. В последние годы Китай увеличил государственные инвестиции в здравоохранение и ввел базовое медицинское страхование, чтобы сократить выплаты за медицинское обслуживание из кармана (OOP) и повысить доступность и справедливость медицинских услуг.Целевые государственные субсидии также выделяются на работы в области общественного здравоохранения, проводимые государственными больницами.
Схемы социального медицинского страхования, включая схему медицинского страхования сельских кооперативов и схему медицинского страхования городских жителей, которые в основном финансируются за счет государственных субсидий, а также схему медицинского страхования городских работников, финансируемую за счет взносов как работников, так и работодателей. достигли всеобщего охвата населения. Эти схемы охватывают как амбулаторное, так и стационарное лечение, значительно повысили доступность медицинских услуг и улучшили защиту от финансовых рисков.За последнее десятилетие платежи по безлимитным платежам как доля общих расходов на здравоохранение резко снизились с 59% в 2000 году до 34,4% в 2012 году.
Однако, несмотря на общее улучшение, неравенство в отношении здоровья и медицинского обслуживания все еще существует с разрывами между городские и сельские районы, между регионами с разным уровнем экономического развития и между разными группами людей с точки зрения использования медицинских услуг, дородового ухода и катастрофических расходов на здравоохранение. Консолидация схем социального медицинского страхования, интеграция поставщиков медицинских услуг, реформирование сектора государственных больниц, внедрение механизмов стратегических закупок и повышение качества медицинской помощи являются основными текущими реформами системы здравоохранения в Китае.
Качество здравоохранения на Дальнем Востоке: Китай, Япония, Филиппины, Южная Корея и Тайвань
Благодаря сочетанию развитых и развивающихся стран, предоставление медицинских услуг на Дальнем Востоке сильно различается.
В Японии вы найдете чистые и эффективные медицинские учреждения, эффективно управляемые государством. В других странах и территориях эмигранты могут найти эти высокие стандарты только в частных учреждениях, и вам может потребоваться эвакуация в другой регион для лечения, если в местных учреждениях нет оборудования или навыков для удовлетворения ваших медицинских потребностей.Куда бы вы ни направлялись, стоит подумать о частной медицинской страховке, а также о доступе к дополнительным средствам на всякий случай. То же самое верно и для работодателей, которые могут захотеть инвестировать в частное медицинское страхование своих международных сотрудников .
Япония
Япония тратит очень здоровые 8,2% своего ВВП на здравоохранение (примерно столько же, сколько в Канаде и Нидерландах), имеет хорошее соотношение врачей к населению (почти 3 на 1000 человек — аналогично Великобритании) и эффективность Согласно отчету Всемирной организации здравоохранения (ВОЗ) о состоянии здравоохранения в мире, опубликованному в 2000 г., его система здравоохранения ставит его на 10-е место в мире.Эти статистические данные отражены в высоком уровне обслуживания, доступном как для граждан, так и для иностранцев в стране, которое оплачивается через обязательную программу здравоохранения — либо через работодателя, либо непосредственно физическим лицом.
Эмигранты-резиденты должны зарегистрироваться в любой из этих схем, независимо от того, хотят они дополнить ее частной медицинской страховкой или нет. Схема на основе работодателя покрывает лишь часть стоимости лечения (от 70% до 80%, в зависимости от того, для чего проводится лечение и кто его лечит), и покрывает работника и членов его семей.Пока это страхование не будет обеспечено, частное медицинское страхование может быть обнадеживающим. В крупных городах с устоявшимися сообществами эмигрантов можно с небольшими усилиями найти англоговорящих врачей, дантистов и фармацевтов: в других районах может потребоваться взять с собой кого-нибудь, чтобы он выступил в качестве переводчика, если вы не t свободно говорит по-японски.
Китай
Из-за несовместимых стандартов между сельскими районами и большими городами система здравоохранения Китая была оценена Всемирной организацией здравоохранения как 144-е место в мире.Страна тратит 5,5% своего ВВП на здравоохранение и имеет относительно небольшое количество врачей (1,6 на 1000 населения). Имея самую большую экономику на планете, он привлекает работников со всего мира: многие из них находят нужный уровень обслуживания в крупных больницах Пекина и Шанхая, но полезно взять с собой напарника, который сможет переводить для вас, если вы этого не сделаете. Я не говорю на местном языке, например, кантонском, ханью или путунхуа.
Больницы в США и других странах предлагают более высокий уровень обслуживания и англоговорящий персонал.Однако в сельской местности медицинских центров может быть немного, они плохо финансируются и укомплектованы персоналом, говорящим на одном из языков Китая. Новички могут захотеть рассмотреть возможность комплексного частного медицинского страхования от авторитетного брокера или компании, прежде чем они въедут в страну.
Южная Корея
Здравоохранение в Южной Корее соответствует очень высоким стандартам. Система здравоохранения страны, в которой на 1 000 человек приходится чуть более 2 врачей (аналогично соседней Японии), занимает 58-е место в мире по версии Всемирной организации здравоохранения.Современная и эффективная западная и традиционная восточная медицина покрывается государственной системой медицинского страхования. Работающие эмигранты будут оплачиваться через своего работодателя, в то время как безработные и самозанятые должны регистрироваться через больницу, причем затраты варьируются в зависимости от дохода.
Покрываются не все услуги, и за некоторые виды лечения взимается страховой взнос. Если вас направили в больницу или специализированную клинику, сначала выясните, подлежит ли выплате залог наличными, и обратитесь в свою страховую компанию для получения дополнительной информации о том, как будет проходить ваше лечение.В крупных городах не должно быть слишком сложно найти англоговорящего врача, а в некоторых местах вы можете найти международную клинику, где говорят на других языках. Медицинские работники и медперсонал реже говорят по-английски, поэтому вам, возможно, придется взять с собой друга-переводчика, если вы не говорите по-корейски.
Тайвань
Медицинские учреждения в городах Тайваня считаются высококлассными, доступными и доступными. Иностранцы, живущие и работающие на Тайване, будут зачислены и субсидированы своим работодателем для программы общественного здравоохранения, в то время как постоянные иждивенцы должны зарегистрироваться в больнице.При посещении врача необходимо предъявить карту медицинского страхования, связанную с этой программой. Вам не нужна запись к терапевту (терапевту, также известному как семейный врач), и вы можете записаться на прием к специалисту без направления к врачу.
Многие врачи получили образование за границей и поэтому могут хорошо владеть английским языком, а в некоторых районах есть специализированные клиники, созданные для обслуживания англоговорящих эмигрантов. Помимо общественных услуг, существует частная система, предлагающая более короткое время ожидания и лучшие условия.Независимо от того, решите ли вы перейти на более высокий уровень, стоит подумать о частном медицинском страховании, поскольку определенные виды лечения серьезных жалоб ограничены национальной схемой, и существуют обстоятельства, при которых может потребоваться репатриация.
Примечание: Тайвань признан ВОЗ частью Китая, поэтому отдельные статистические данные по территории в их отчетах не приводятся.
Филиппины
Уровень доступной медицинской помощи на этом архипелаге, состоящем из 7000 островов, может сильно различаться.На севере большие города, такие как столица Манила, являются домом для хорошо оборудованных и укомплектованных персоналом объектов. Другие районы крайне бедны ресурсами, а остров Минданао на юге обычно считается закрытым для иностранцев по соображениям безопасности. Несмотря на то, что страна является одним из крупнейших экспортеров медицинского персонала в мире, соотношение врачей в ней составляет всего 1 на 1000 населения, что намного ниже, чем во многих развитых странах. Тем не менее, большинству эмигрантов легко найти англоговорящего врача.
Предполагается, что для граждан медицинское обслуживание должно быть бесплатным в точке доступа по схеме PhilHealth, но объем этого может быть ограничен. Государственная программа финансируется за счет пакета заработной платы, государственных субсидий и взносов работодателей. В стране около 1700 больниц, 40% из которых принадлежат государству. Частные больницы предлагают хороший уровень обслуживания, и, хотя затраты высоки по местным стандартам, они невысоки в мировом масштабе. Для иностранных граждан стоит подумать о частной медицинской страховке, и некоторые частные учреждения могут ожидать предоплаты наличными перед предоставлением лечения.В целом страна тратит 4,7% своего ВВП на здравоохранение (немного больше, чем соседние Малайзия и Таиланд), а ее система здравоохранения занимает 60-е место в мире по показателям Всемирной организации здравоохранения.
Если вы планируете переехать или поехать за границу и вам нужна дополнительная информация о частном медицинском страховании для конкретной страны, свяжитесь с одним из наших опытных консультантов по продажам сегодня.
Если вы переезжаете за границу
Что посоветовать тем, кто подумывает о переезде в другую страну, чтобы жить и работать? Рассмотрите возможность проведения подробного исследования системы здравоохранения.
Вам нужно будет узнать:
- Где лучшие больницы?
- Какой доступ имеют иностранные граждане к универсальному медицинскому обслуживанию?
- Какой уровень оснащения и персонала имеется?
А что со страховкой? В большинстве случаев это будет обязательно, но какой уровень защиты вам понадобится для обеспечения вашего здоровья и безопасности? Подумайте, может ли вам понадобится:
- Доступ к терапевту
- Стационарная и амбулаторная помощь
- Специализированное лечение для оказания постоянной и неотложной медицинской помощи
- Эвакуация или репатриация, если необходимое вам лечение недоступно на месте
Выбор подходящей страховой компании может иметь решающее значение.Установленные системы, сети и отношения составляют операционное ядро такой компании, как Aetna International. Если вы и ищете страховку для эмигрантов, вы можете получить расценки здесь.
Если вы являетесь работодателем или брокером и ищете международную частную медицинскую страховку для клиентов или сотрудников , вы можете позвонить нам, чтобы обсудить ваши потребности. Получите номер телефона, подходящий для вашего региона, , здесь .
Исходный материал и дополнительная литература:
https: // www.gov.uk/foreign-travel-advice/japan/health
http://www.mhlw.go.jp/english/policy/health-medical/health-insurance/dl/health_insurance_bureau.pdf
http: // www. expatfocus.com/expatriate-japan-healthcare-medical
http://www.expatarrivals.com/japan/healthcare-in-japan
https://www.gov.uk/foreign-travel-advice/south-korea/health
http://www.expatarrivals.com/south-korea/healthcare-in-south-korea
https://www.gov.uk/foreign-travel-advice/taiwan/health
http: // www.expatfocus.com/expatriate-taiwan-healthcare-medical
http://www.expatarrivals.com/taiwan/healthcare-in-taiwan
http://www.telegraph.co.uk/news/health/expat-health/9195995/Expat-guide-to-the-Philippines-health-care.html
https://www.gov.uk/foreign -travel-advice / philippines / health
http://www.expatfocus.com/expatriate-philippines
http://www.expatarrivals.com/philippines/healthcare-in-philippines
Aetna ® является товарным знаком Aetna Inc. и защищен во всем мире регистрациями товарных знаков и международными соглашениями.
Как на самом деле работает система здравоохранения Китая? | Фокус
Получение медицинской помощи в Китае может быть сложной задачей в зависимости от занятости, местоположения, типа страховки и многих других переменных. Хай Фэн из Пекинского университета дает исчерпывающий обзор того, как на самом деле работает система здравоохранения Китая
Я болею. Что мне делать?
Примерно 95% населения Китая охвачено программой государственного страхования.Они состоят из добровольного государственного страхования и обязательного государственного страхования.
Базовое медицинское страхование городских служащих финансируется в основном за счет налогов на заработную плату работников и работодателей при минимальном государственном финансировании. Участие обязательно для городских рабочих. В 2018 году 316,8 млн имели страхование сотрудников.
Городское и сельское население Базовое медицинское обслуживание Страхование охватывает сельских жителей, а также городских и самозанятых лиц, детей, студентов, пожилых людей и других.Страхование является добровольным на бытовом уровне.
В 2018 году по одной из этих двух схем страхования было застраховано 897,4 миллиона человек. Базовое медицинское страхование городских и сельских жителей финансируется за счет ежегодных фиксированных взносов, что означает, что индивидуальные взносы минимальны, а государственные субсидии на страховые взносы составляют большую часть доходов страховщика. В регионах с менее развитой экономикой центральное правительство предоставляет гораздо большую долю субсидий, чем правительства провинций и префектур.В более развитых провинциях большинство субсидий предоставляется на местном уровне (в основном правительствами провинций).
Постоянные иностранные резиденты, проживающие в Китае, имеют право на те же льготы по страховке, что и граждане. Однако иммигранты и посетители, не имеющие документов, не имеют государственного медицинского страхования.
Итак, что именно покрывается государственным медицинским страхованием?Пакет льгот в каждом случае определяется местными органами власти и, следовательно, варьируется от провинции к провинции и от города к городу.Но базовая медицинская страховка, финансируемая государством, обычно покрывает:
- стационарное лечение
- первичная и специализированная помощь
- рецептурных препаратов
- психиатрическая помощь
- физиотерапия
- скорая помощь
- Традиционная китайская медицина
Некоторые стоматологические услуги (например, удаление зубов, но не чистка) и оптометрические услуги также покрываются страховкой, но большинство из них оплачиваются из собственного кармана. Уход на дому и уход в хосписе также часто не включаются.Медицинское оборудование длительного пользования, такое как инвалидные коляски и слуховые аппараты, также часто не покрывается страховкой.
Профилактические услуги, такие как иммунизация и скрининг болезней, включены в отдельный пакет льгот для общественного здравоохранения, финансируемый центральными и местными органами власти; каждый житель имеет право на них без доплаты или франшиз.
Охрана материнства покрывается отдельной программой страхования, но в настоящее время она включается в план базового медицинского страхования.
Совместное несение затрат, сооплаты и возмещенияСтационарное и амбулаторное лечение, включая рецептурные лекарства, подлежит различным отчислениям, доплате и лимитам возмещения в зависимости от плана страхования, региона, типа больницы (общественная, вторичная или третичная) и других факторов:
- Доплата за посещение амбулаторного врача часто невелика (5–10 юаней), хотя у врачей, имеющих звание профессора, сооплата намного выше.
- Доплата за рецептурные лекарства различается: в 2018 году в Пекине она составляла от 50% до 80% стоимости лекарства, в зависимости от типа больницы.
- Доплата за стационарное лечение намного выше, чем за амбулаторное обслуживание.
Нет никаких годовых ограничений на оплату наличных средств. В 2018 году наличные расходы на душу населения составили 1186 юаней (132 фунта стерлингов), что составляет около 28% от общих расходов на здравоохранение. Достаточно высокий процент личных расходов приходится на лекарства, отпускаемые по рецепту.
Программы государственного страхования возмещают пациентам только до определенного предела, выше которого жители должны покрывать все наличные расходы. Максимальный размер возмещения для амбулаторного лечения значительно ниже, чем для стационарного лечения. Например, в 2018 году потолок амбулаторного лечения составлял 3000 юаней (332 фунта стерлингов) для жителей Пекина с базовой медицинской страховкой для городских и сельских жителей. Для сравнения, потолок для стационарного лечения составлял 200 000 юаней (22 167 фунтов стерлингов). Ежегодные отчисления должны быть оплачены до возмещения расходов, и для амбулаторного и стационарного лечения могут применяться разные годовые отчисления.
Профилактические услуги, такие как обследование на рак и вакцинация от гриппа, покрываются отдельной программой общественного здравоохранения. Дети и пожилые люди не имеют доплаты за эти услуги, но другие жители должны оплачивать 100% этих услуг из своего кармана.
Люди могут пользоваться внесетевыми медицинскими услугами (даже в разных провинциях), но у них более высокая сооплата.
Защитные сеткиДля лиц, которые не могут позволить себе индивидуальные взносы на государственное медицинское страхование или не могут покрыть расходы из собственного кармана, программа медицинской финансовой помощи, финансируемая местными органами власти и социальными пожертвованиями, служит защитной сеткой как в городских, так и в городских районах. и сельская местность.
Программа медицинской финансовой помощи уделяет приоритетное внимание расходам на лечение катастроф, с некоторым покрытием расходов на отделение неотложной помощи и других расходов. Фонды используются в основном для оплаты индивидуальных отчислений, сооплаты и медицинских расходов, превышающих годовые лимиты пособий, а также индивидуальных взносов на государственное медицинское страхование.
В 2018 г. 76,7 млн человек (примерно 5,5% населения) получили такую помощь при зачислении на медицинское страхование, а 53.6 млн человек (3,8% населения) получили средства на прямые расходы на здравоохранение.
Первичная помощьПервичная медико-санитарная помощь в основном предоставляется:
- Сельские врачи и участковые медработники сельских поликлиник
- Врачи общей практики или семейные врачи сельских поселковых и городских общинных больниц
- Медицинские работники (врачи и медсестры) в больницах среднего и третичного уровня.
В 2018 году в Китае было всего 506 003 государственных учреждения первичной медико-санитарной помощи и 437 636 частных деревенских клиник.Сельские врачи, не имеющие лицензии терапевтов, могут работать только в сельских поликлиниках. В 2018 году в сельской местности работало 907 098 врачей и медработников. Сельские поликлиники в сельской местности получают техническую поддержку от городских больниц.
Местные органы власти обычно поощряют пациентов обращаться за помощью в деревенские поликлиники, городские больницы или общественные больницы, поскольку в них доля расходов ниже, чем в больницах вторичного или третичного уровня. Тем не менее, пациенты могут по желанию обратиться к терапевту в больнице верхнего уровня.Предварительная запись к врачу общей практики не требуется, и направление к специалистам амбулаторного профиля, как правило, не требуется. Немногие населенные пункты используют врачей общей практики в качестве привратников.
В 2018 году в Китае было 308 740 лицензированных врачей и ассистентов общей практики, что составляет 8,6% от всех лицензированных врачей и врачей-ассистентов. В отличие от сельских врачей и медицинских работников сельских поликлиник, врачи общей практики редко работают индивидуально или в группе; большинство из них работают в больницах и работают с медсестрами и клиницистами, не являющимися врачами, которые также являются сотрудниками больниц.
КомиссииПервичная помощь в государственных медицинских учреждениях регулируется местными органами здравоохранения и Бюро цен на товары. Врачи первичной медико-санитарной помощи в государственных больницах и клиниках не могут выставлять счета сверх установленного графика. Чтобы стимулировать негосударственные инвестиции в здравоохранение, Китай в 2014 году разрешил негосударственным клиникам и больницам взимать плату сверх установленной платы.
Деревенские врачи и медицинские работники сельских клиник получают доход за счет возмещения затрат на клинические услуги и услуги общественного здравоохранения, такие как иммунизация и обследование на хронические заболевания; также доступны государственные субсидии.Доходы существенно различаются в зависимости от региона. Врачи общей практики, работающие в больницах, получают базовую заработную плату вместе с оплатой по видам деятельности, например, регистрационными сборами пациентов. Поскольку плата за услуги по-прежнему является доминирующим механизмом оплаты для больниц (см. Ниже), у врачей, работающих в больницах, есть сильные финансовые стимулы для стимулирования спроса. Подсчитано, что заработная плата составляет лишь четверть доходов врача; остальное считается полученным в результате практической деятельности. Официальная статистика доходов врачей не ведется.
Поскольку плата за услуги по-прежнему является доминирующим механизмом оплаты для больниц (см. Ниже), у врачей в больницах есть сильные финансовые стимулы для стимулирования спроса.
В 2018 году 42% амбулаторных и 28% стационарных расходов в среднем приходилось на рецептурные препараты, отпускаемые пациентам в больницах.
Больницы:Больницы могут быть государственными или частными, некоммерческими или коммерческими. Большинство городских и общинных больниц являются государственными, но в городских районах существуют как государственные, так и частные вторичные и третичные больницы.
Больницы в сельских поселениях и городские больницы часто считаются учреждениями первичной медико-санитарной помощи, больше похожими на сельские, чем на настоящие больницы.
В 2018 году насчитывалось около 12000 государственных больниц и 21000 частных больниц (исключая городские больницы и общественные больницы), из которых около 20 500 были некоммерческими, а 12 600 — коммерческими.
Больницы получают оплату за счет наличных платежей, компенсации по страхованию здоровья и, в случае государственных больниц, государственных субсидий.Эти субсидии составили 8,5% от общего дохода в 2018 году.
Психиатрическая службаАмбулаторные и стационарные услуги по охране психического здоровья покрываются обеими программами государственного медицинского страхования (базовое медицинское страхование городских служащих и базовое медицинское страхование городских и сельских жителей). В 2018 г. в специальные психиатрические больницы было обращено 42 миллиона пациентов с психическими расстройствами; и в среднем один психиатр лечил 4,7 пациента в день.
Долгосрочный уход и социальная поддержкаДолгосрочный уход и социальная поддержка не входят в систему государственного медицинского страхования Китая.В соответствии с китайской традицией, долгосрочную помощь оказывают в основном члены семьи на дому. Существует очень мало официальных поставщиков услуг по долгосрочному уходу, хотя частные поставщики (некоторые из них — международные организации) выходят на рынок, предлагая услуги, ориентированные на средний класс и богатые семьи. Семейные опекуны не имеют права на финансовую поддержку или налоговые льготы, а страхование на случай длительного ухода практически отсутствует; расходы на уход в немногих существующих учреждениях длительного ухода оплачиваются почти полностью из собственного кармана.
В соответствии с китайской традицией, долгосрочную помощь оказывают в основном члены семьи на дому.
Правительства поощряют интеграцию долгосрочного ухода с другими услугами здравоохранения, особенно с теми, которые финансируются за счет частных инвестиций. В 2016 году было доступно 3,8 миллиона коек для пожилых людей и людей с ограниченными возможностями.
Некоторые услуги хосписа доступны, но обычно не покрываются медицинским страхованием.
Частное медицинское страхованиеПриобретается в основном лицами с более высокими доходами и работодателями для своих работников. Частное страхование может использоваться для покрытия франшиз, доплат и других совместных расходов, а также для покрытия дорогостоящих услуг, не оплачиваемых государственным страхованием.
Общая стоимость взносов частного медицинского страхования в период с 2010 по 2015 год росла на 28,9% в год. В 2015 году взносы на частное медицинское страхование составили 5,9% от общих расходов на здравоохранение. Правительство Китая поощряет развитие рынка частного страхования, и некоторые иностранные страховые компании недавно также вышли на этот рынок.
Главные государственные органыНациональная комиссия здравоохранения — главное национальное агентство здравоохранения Китая.Комиссия формулирует национальную политику в области здравоохранения; координирует и продвигает реформу медицины и здравоохранения; и контролирует и управляет общественным здравоохранением, медицинским обслуживанием, реагированием на чрезвычайные ситуации в области здравоохранения и службами планирования семьи. Государственное управление традиционной китайской медицины также связано с агентством.
Государственное управление медицинского страхования наблюдает за основными программами медицинского страхования, медицинским страхованием на случай катастроф, программой страхования материнства, ценообразованием на фармацевтические продукты и медицинские услуги, а также за программой финансовой медицинской помощи.
Всекитайское собрание народных представителей отвечает за законодательство в области здравоохранения. Однако основные стратегии и реформы в области здравоохранения могут быть инициированы Государственным советом и Центральным комитетом Коммунистической партии, и это считается законом.
Национальная комиссия по развитию и реформам наблюдает за планами инфраструктуры здравоохранения и конкуренцией между поставщиками медицинских услуг.
Министерство финансов обеспечивает финансирование государственных субсидий на здравоохранение, взносов на медицинское страхование и инфраструктуры системы здравоохранения.
Вновь созданное Государственное управление по регулированию рынка включает Китайское управление по лекарственным средствам, , которое отвечает за одобрение и выдачу лицензий на лекарственные препараты.
Китайский центр по контролю и профилактике заболеваний , хотя и не является государственным учреждением, находится в ведении Национальной комиссии здравоохранения .
Китайская академия медицинских наук при Национальной комиссии здравоохранения является национальным центром медицинских исследований.
Расходы
В 2018 году Китай потратил на здравоохранение примерно 6,6% ВВП, что составляет 5 912 миллиардов юаней (1665 миллиардов долларов США). Двадцать восемь процентов финансировалось центральным и местным правительством, 44% финансировалось за счет государственного медицинского страхования, частного медицинского страхования или социальных пожертвований на здравоохранение, а 28% выплачивались из собственного кармана.
Этот отчет был подготовлен и впервые опубликован по заказу Фонда Содружества. Более подробную информацию можно найти на его веб-сайте Чтобы узнать больше о системе здравоохранения Китая, свяжитесь с Венди, ведущим специалистом CBBC в области здравоохранения[email protected] для получения дополнительной информации.
Как здравоохранение в США по сравнению с китайским? — SupChina
Как здравоохранение в США по сравнению с китайским? — SupChina Перейти к содержаниюНайдите любую китайскую компанию Найдите любую китайскую компаниюTencentGeelyChang’an AutomobileGuangzhou AutomobileBYD AutoJD.comHuatai Insurance GroupHuaqin TechnologyChina Life InsuranceBilibiliHuaweiAgricultural Bank of China Modern Amperex TechnologyTsinghua UnigroupXiaomi58.comLenovoFAW GroupBaiduJinko SolarSinoChemChina Railway Construction CorporationZTEXpeng MotorsiQiyiJD DigitsT3 Mobile Travel ServicesChina Development BankChina Railway Engineering CorporationChina Construction BankChina State Construction Engineering GroupTAL Education GroupRoborockNIOIceKreditSuning.comКитайская национальная нефтесервисная корпорацияChinaGroupChinaGroupChinaGroupChinaChinaGroupChinaGroupChinaGroupChinaGroupChinaGroupChinaChinaGroupChinaGroupChinaChinaGroupChinaGroupChinaChinaGroupChinaGroupChinaGroupChinaGroupChinaGroupChinaGroupChia China UnicomNEOMeituanHuobiManbang GroupБанк ChinaAnt GroupSinopecYatsen Holding Limited (Perfect Diary) Suning FinanceDongfeng Motor GroupCodemaoQihoo 360 Technology Inc.CMCChina International Capital CorporationDidi ChuxingLIZHI INC.WeiboSAIC MotorJOYYDJIUBTech RoboticsBank из CommunicationsSinovac BiotechChina MobileChina National Offshore Oil CorporationAlibabaChina Тихоокеанского Construction Group (CPCG) MEGVIIBAIC BJEVJD LogisticsIndustrial и коммерческий банк ChinaInceptio TechnologyAdvertisingAerospaceAppsArtificial IntelligenceAssociationAudioAutomobileAutomotiveAutonomous VehiclesB2BB2CBankingBatteryBig DataBiotechnologyBitcoinBlockchainBlogging PlatformsChemicalClean EnergyCoal MiningCommunication HardwareCommunitiesComputerComputer ElectronicsConglomerateConstructionConsultingConsumer ElectronicsContentCreditCryptocurrencyDeliveryDelivery ServiceDevelopment BankingDronesE-CommerceE-LearningEdTechEducationElectric VehicleElectronicsEnergyEngineeringEntertainmentFacial RecognitionFinanceFinancial УслугиFinTech Грузовые перевозкиАппаратное обеспечениеЗдравоохранение Распознавание изображенийПромышленная инженерияИнформационные технологииИнфраструктураСтрахованиеInsurTechInter netInternet ServicesKnowledge ManagementLocal BusinessLogisticsMachine LearningMachinery ManufacturingMailManufacturingMarketingMedia и EntertainmentMedicalMobileMobile AppsMobile DevicesNetwork EquipmentNewsOil и GasPackagePaymentsPetroleum RefiningPharmaceuticalPhotographyPodcastPrimary EducationProduct ResearchPublic TransportationRenewable EnergyRetailRide SharingRisk ManagementRoboticsSearch EngineSecondary EducationSecurityShoppingSocial MediaSocial NetworkSoftwareSolarTelecommunicationsTransportationTutoringTVUtilitiesVideo StreamingWealth ManagementWireless
Закрыть диалоговое окно Диалоговое окно закрытия учетной записиЭкосистема для перестройки системы здравоохранения Китая
Как и во многих других странах, у Китая есть проблемы со здравоохранением.Изменение демографии и образа жизни означает, что спрос на медицинское обслуживание опережает рост медицинских ресурсов, а его стоимость растет быстрее, чем страховые взносы.
Самая густонаселенная страна мира, в которой проживают 250 миллионов человек старше 60 лет, стареет. Заболевания, связанные с более богатыми обществами, такие как сердечно-сосудистые заболевания и диабет, растут. В Китае 400 миллионов пациентов с хроническими заболеваниями, лечение которых стоит 70% общих ресурсов здравоохранения. И есть нехватка медицинских специалистов — Китаю нужно дополнительно 700 000 врачей общей практики и 10 миллионов медсестер.В 2019 году страна потратила на здравоохранение 6 триллионов юаней (928 миллиардов долларов), и ожидается, что к 2030 году эта цифра достигнет 16 триллионов юаней.
Но неравномерное распределение ресурсов и их неэффективное использование означают, что стоимость предоставления медицинских услуг составляет неоправданно высокий: ведущие больницы Китая переполнены пациентами, но многие из них имеют легкие условия и вовсе не нуждаются в медицинском учреждении. Из всех госпитализированных пациентов 23% находятся в больницах высшего уровня, что составляет всего 0.3% от общего количества больниц. А данные о пациентах разрознены между тысячами местных клиник и больниц, что затрудняет диагностику, лечение и эффективную реализацию политики общественного здравоохранения. Эта неэффективная структура приводит к сильно различающимся уровням обслуживания и расходам в сфере здравоохранения, что затрудняет предоставление страховщикам стандартизированного покрытия.
Правительство осознает эти проблемы и необходимость реформирования системы здравоохранения. Президент Си Цзиньпин поставил общественное здравоохранение в центр программы разработки политики страны, сделав упор на здоровье в повестке дня правительства.Национальная цель «Здоровый Китай 2030» сосредоточена на профилактике заболеваний и комплексном пересмотре системы здравоохранения.
Большой вопрос, однако, заключается в том, как связать все заинтересованные стороны в разросшейся системе здравоохранения Китая таким образом, чтобы снизить затраты, улучшить результаты общественного здравоохранения и сделать здравоохранение более страхуемым? Для Ping An попытка повлиять на тот или иной сегмент не является ответом. Решение должно включать в себя целую экосистему, включающую правительство, пациентов, поставщиков, плательщиков и технологии в динамическом взаимодействии, которое позволяет всем функционировать в полной мере.
За рамками оцифровкиНеудивительно, что эффективность, обеспечиваемая цифровизацией, может трансформировать систему здравоохранения в Китае. Но, учитывая масштаб, сложность и важность проблемы, Пинг Ан считает, что улучшение результатов для всех заинтересованных сторон должно идти дальше, чем предоставление большего количества медицинских услуг в Интернете или подключение различных источников данных.
Вместо этого должна быть трансформация, которая обеспечивает «горизонтальную» и «вертикальную» интеграцию.Плательщики, поставщики и пациенты должны иметь больше связей для повышения эффективности, а плательщики также должны иметь возможность сообщать о своих потребностях поставщикам, помогая определять стоимость и уровень медицинских услуг. Только высокий уровень интеграции может гарантировать устойчивость экосистемы здравоохранения. Вот почему экосистемная стратегия Ping An в области здравоохранения — и роль ее 12 отдельных подразделений в этом секторе — построены на этом целостном онлайн- и офлайн-подходе.
Источник: Ping В основе этой стратегии лежит технология.Создание эффективной цифровой инфраструктуры для улучшения здравоохранения в Китае предполагает использование высокого уровня профессионализма, достигнутого при работе на китайском рынке здравоохранения, а также значительные инвестиции в облачные технологии, искусственный интеллект (ИИ) и системы управления данными: области, в которых Ping An признанный лидер. Подчеркивая свою приверженность инновациям, Ping An инвестирует 1% своего годового дохода в исследования и разработки в области технологий здравоохранения и финансовых технологий.
Как заставить работатьЭто лидерство в технологиях является ключом к стратегии экосистемы Ping An и к лучшим результатам для всех участников, включая саму компанию.Компенсации, выплачиваемые частными коммерческими страховыми компаниями, в настоящее время составляют только 6% расходов на здравоохранение в Китае. Это означает, что страховщики, только в этом качестве, могут оказывать незначительное влияние на стоимость и уровень обслуживания при оказании медицинской помощи. В результате возможности страховщиков внести свой вклад в систему здравоохранения Китая ограничены.
Технологии и услуги Ping An меняют это уравнение. Ценность технологии Ping An для правительства в мониторинге и улучшении здоровья населения, не говоря уже о ее преимуществах для медицинских работников, позволяет компании получить доступ к государственным учреждениям здравоохранения.Это означает, что Ping An может помочь учреждениям улучшить работу, управлять расходами и предоставлять более качественные и доступные услуги пациентам, делая медицинское обслуживание более страховым.
Основанная на обширной базе данных о заболеваниях, медицинских продуктах, методах лечения, медицинских ресурсах и информации о пациентах, Ping An Smart Healthcare лежит в основе этой «вертикальной интеграции». Он предоставляет инструменты для управления общественным здравоохранением, расширения возможностей поставщиков услуг и улучшения доступности медицинских ресурсов и результатов лечения пациентов.
Например, интеллектуальная система анализа изображений Ping An Smart Healthcare позволяет врачам сократить время диагностики с 15 минут до 15 секунд. Комплексный пакет анализа данных AskBob призван стать «Bloomberg для врачей». Уже сейчас AskBob используют 710 000 врачей, он охватывает около 3 000 заболеваний, а его возможности искусственного интеллекта в диагностике и лечении сердечно-сосудистых заболеваний сопоставимы с возможностями врачей-людей. В прошлом году на конкурсе на Международном кардиологическом конгрессе Great Wall AskBob набрал 97 баллов.7 баллов по сравнению с 93,9 баллами для команды врачей из лучших больниц.
В сотрудничестве с Национальным клиническим исследовательским центром метаболических заболеваний Китая компания Ping An Smart Healthcare разработала усовершенствованный инструмент для лечения диабета 2 типа, основанный на лежащей в его основе технологии искусственного интеллекта и ресурсах базы данных. Инструмент был развернут в центре и более чем 600 больницах по всей стране, обслуживая более 100 000 пациентов и обеспечивая 30% -ное улучшение соблюдения пациентом режима лечения.
По всему спектруPing An Good Doctor и Smart Healthcare работают вместе, чтобы создать надежную модель стоимости продуктов и услуг, обеспечивая синергию за счет привлечения поставщиков и социальных страховщиков здоровья в систему. Если Ping An Smart Healthcare является вертикальной нитью, связывающей государственные и медицинские учреждения с предоставлением медицинских услуг пациентам, Ping An Good Doctor имеет решающее значение для усилий группы по объединению пациентов, поставщиков и плательщиков через «горизонтальную» ось ее стратегии экосистемы. .Ping An Good Doctor предоставляет онлайн-консультации с медицинскими бригадами, работающими с искусственным интеллектом, и легко интегрируется с автономными медицинскими услугами в экосистеме. Пользователи могут искать основную информацию бесплатно, а консультации и лечение доступны за дополнительную плату.
Распространение телемедицины резко возросло во время пандемии. К 30 декабря 2020 года у Ping An Good Doctor было 373 миллиона пользователей, в среднем 72,6 миллиона пользователей в месяц и около 903 000 запросов в день. Ping An Good Doctor имеет внутреннюю медицинскую команду из более чем 2200 членов и сеть из более чем 20 000 отечественных медицинских экспертов и 300 известных врачей по всему Китаю.
Но хотя эти цифры впечатляют и должны продолжать расти, в настоящее время только 3% всех медицинских консультаций проводятся в Китае через Интернет — меньшая доля, чем в Соединенных Штатах. Чтобы быть действительно преобразующей, экосистема должна учитывать значительную часть консультаций, которые все еще проводятся в автономном режиме.
Поэтому очень важна сеть офлайновых поставщиков медицинских услуг экосистемы. Ping An Good Doctor сотрудничает со 151 000 аптек, 49 000 клиник, более 3700 больниц и более 2 000 центров медицинского обследования, чтобы предоставлять такие услуги, как направления в больницу, приемы на прием и организацию стационарного лечения.Ping An Good Doctor также работает с 1000 известными международными врачами и десятью ведущими больницами мира, чтобы обеспечить удобные и точные медицинские услуги для пользователей.
Оплата счетовПреимущества этой экосистемной стратегии для правительства, пациентов и поставщиков очевидны. Но покрытие расходов на улучшение здравоохранения в Китае предполагает участие плательщиков — и именно здесь Ping An получает возможность коммерциализировать свою стратегию. Страховые продукты интегрированы в экосистему здравоохранения Ping An.Ping An HealthKonnect предоставляет плательщикам, например социальным страховым компаниям и компаниям, модели борьбы с мошенничеством и управления ресурсами здравоохранения, которые сокращают чрезмерное лечение, мошенничество и злоупотребления. Недавнее предложение группы Ping An Doctor Home, которое предлагает частные семейные медицинские услуги онлайн, включает до 1 миллиона юаней страхового покрытия от любых травм, потери времени или имущества, вызванных платформой.
В общей сложности Ping An Group уже предоставляет медицинские услуги 210 миллионам индивидуальных клиентов финансовых услуг и четырем миллионам корпоративных клиентов.Однако трансформация системы здравоохранения Китая — это долгосрочные инвестиции в собственное будущее Ping An: более здоровая система здравоохранения позволяет компании привлекать новых клиентов финансовых услуг, а также сохранять и увеличивать расходы группы существующих клиентов финансовых услуг. .
Факты подтверждают это экономическое обоснование. В последние годы от 15% до 20% новых клиентов финансовых услуг Ping An пришли из этой растущей экосистемы здравоохранения. Клиенты финансовых услуг, которые также имеют медицинские услуги, используют в среднем три продукта финансовых услуг Ping An, тогда как клиент финансовых услуг без медицинских услуг использует только два продукта группы.Средний размер активов под управлением (AUM) клиентов, пользующихся как финансовыми, так и медицинскими услугами, составляет 10 000 долларов США по сравнению с 5 600 долларами США для тех, кто пользуется только финансовыми услугами.
Уроки для мираКонфуций сказал, что «когда очевидно, что цели недостижимы, не корректируйте цели; корректируйте шаги действий». Экосистемная стратегия Ping An отражает готовность по-другому думать о том, как решить давнюю проблему, достичь цели «Здоровый Китай 2030» и может служить полезным примером для других стран.
Некоторые уникальные характеристики китайской системы, особенно открытый подход к обмену данными и роль правительства в здравоохранении, несомненно, помогают сделать экосистемную стратегию Ping An жизнеспособной. Однако проблемы здравоохранения, с которыми сталкивается Китай, не уникальны. Действительно, фрагментация данных, неэффективность, высокая стоимость и нехватка медицинских специалистов отрицательно сказываются на системах здравоохранения по всему миру. Несомненно, все правительства захотят использовать технологии для лучшего мониторинга и защиты общественного здоровья, особенно после вспышки COVID-19.
Каждая страна будет принимать собственные решения о том, как данные о пациентах могут быть собраны, агрегированы и распространены, и роль правительства в здравоохранении, конечно, будет различаться в каждой стране. Но очевидно, что достижение лучших результатов для пациентов, поставщиков, плательщиков и правительств — как нацелено на достижение стратегии экосистемы здравоохранения Ping An в Китае — должно каким-то образом использовать возможности данных и ИИ для повышения эффективности и стандартизации затрат и затрат. уровень медицинских услуг.
Этот контент был создан Ping An.Это не было написано редакцией MIT Technology Review.
Козы и газированные напитки: NPR
За десять лет после многомиллиардных инвестиций Китая в реформу здравоохранения страна добилась «впечатляющего» прогресса в решении некоторых основных проблем общественного здравоохранения, включая страхование и смерть детей. Но, как сообщается в специальном выпуске журнала The Lancet от 28 сентября, посвященном Китаю, ему предстоит нелегкая борьба с другими, включая пассивное курение и рак.
Из девяти рецензируемых исследований, комментариев, редакционных статей и обзоров литературы исследователи из академических учреждений в Пекине и других регионах Китая, а также США и Германии обнаружили, что страна делает успехи в снижении заболеваемости. инфекционных заболеваний, таких как диарея и респираторные заболевания, среди 1,3 миллиарда жителей. Они также обнаружили, что в Китае резко увеличилась доля населения, получающего страховое покрытие для получения базового медицинского обслуживания, до 96%.
Но они также показывают, что стране предстоит пройти долгий путь в поощрении здорового образа жизни и очистке от загрязнения, чтобы помочь людям избежать рака и хронических заболеваний, таких как болезни сердца и диабет. Число смертей от этих недугов растет.
Не видите рисунок выше? Кликните сюда.
«Китай становится очень похожим на США, — говорит доктор Кристофер Мюррей, директор Института показателей и оценки здоровья Вашингтонского университета в Сиэтле.
Тем не менее, по словам Мюррея, страна преуспела в спасении жизней детей.
«Китай — это впечатляющая история успеха в снижении детской смертности при одном из самых быстрых темпов снижения в истории», — говорит он. «Их смертность среди детей до пяти лет снижалась на 9% в год за последние 20 лет. Это невероятно». Мюррей был автором одной из статей Lancet на китайскую тематику, исследующих причины болезней и смерти в Китае с 1990 года.
По словам Мюррея, многие усилия по снижению уровня инфекционных заболеваний были начаты еще в 1980-х годах. Но, начиная с 2008 года, китайские официальные лица добавили значительные деньги к своим усилиям, потому что, по словам Мюррея, здравоохранение становилось все более дорогостоящим, и правительство осознало, что ему нужно что-то делать, иначе оно столкнется с негативной реакцией общества. Китай в четыре раза увеличил расходы на здравоохранение с 359 миллиардов юаней (50,2 миллиарда долларов) в 2008 году до 1,52 триллиона юаней (212,6 миллиарда долларов) в 2017 году, говорит Винни Йип, профессор международной политики и экономики в области здравоохранения Гарвардского университета T.H. Школа общественного здравоохранения Чан.
И они сосредоточились на программах, направленных на спасение жизней матерей и детей. «Они очень сознательно сосредоточились на снижении материнской и детской смертности», — говорит Мюррей. «Они сосредоточились на охвате сельских районов и этнических меньшинств».
Усилия Китая по спасению детей и сокращению инфекционных заболеваний видны на нескольких примерах. В рейтинге числа смертей на 100 000 человек неонатальные расстройства были пятой по частоте причиной в 1990 году; к 2017 году он опустился до 27-го места.А диарейные болезни упали с 20-го места по количеству смертей на 100 000 человек в 1990 году до 78-го места среди причин смерти в 2017 году, согласно исследованию причин смерти и болезней Lancet.
По данным Центров по контролю и профилактике заболеваний, во всем мире диарея является второй по значимости причиной смерти среди детей в возрасте до пяти лет. Ежедневно от нее умирают более 2000 детей.
Обеспечение определенного уровня страхования населения и борьба с инфекционными заболеваниями — впечатляющие достижения.Но Китай не смог так успешно помочь своим гражданам избежать рака, болезней сердца, инсульта, ожирения и диабета, число которых растет.
Эти хронические заболевания часто связаны с выбором образа жизни. И, по словам Мюррея, правительство пока что, похоже, не хочет вмешиваться в личные решения людей, например, курить, пить или есть нездоровую пищу.
«Что касается табака, государство само является производителем табака, и это огромный источник дохода», — говорит он.Сигареты в Китае относительно дешевы — по данным одной из газет Lancet, пачка стоит примерно 1,40 доллара. В Китае курят 26,6% взрослых по сравнению с 19% во всем мире и 14% в США.
По крайней мере, когда они заболевают, почти все граждане Китая имеют медицинскую страховку. «В Китае есть два вида страхования. Один для занятого населения, а другой — для всех остальных», — говорит Ип. В 2003 году только 22% населения имели страховку, и все страхование осуществлялось за счет занятости.Именно тогда правительство начало внедрять субсидированное страхование для тех, кто не застрахован на рабочем месте. К 2008 году 87% китайцев были застрахованы. А теперь почти все прикрыты.
«Они смогли сделать это за очень короткое время. Это довольно впечатляюще», — говорит Ип.
Но есть существенная проблема с высоким уровнем страхового покрытия. «Принцип правительства состоит в том, чтобы покрывать базовое медицинское обслуживание», — говорит Ип. «Но на практике нет четкого списка того, что является основным уходом.Практически единственное, с чем согласны люди, — это то, что косметическая хирургия — это не базовая медицинская помощь ».
Как и во многих странах, растущие расходы на здравоохранение в Китае трудно контролировать, — говорит Ип. Например, раньше правительство разрешало больницам неограниченно повышать цены на лекарства. В результате стоимость лекарств в больницах вышла из-под контроля, и больницы выписывали необычно большие количества рецептурных лекарств.
Затем правительство инициировало политика в отношении наркотиков с нулевой прибылью.«Они должны продавать лекарство по той цене, по которой его купили. Он работает, так как сокращает количество рецептов в больницах», — говорит она. Но, по ее словам, чтобы компенсировать потерю доходов от лекарств, больницы теперь заказывают больше диагностических тестов, чем до введения политики в отношении лекарств с нулевой прибылью. Для получения дохода, «вместо того, чтобы давать им лекарства, врачи теперь отправляют пациентов на лабораторные анализы», — говорит она.
Две самые большие угрозы для здоровья китайцев — это табак и загрязнение окружающей среды.«Курение — сложная политика в Китае, потому что многие регионы Китая полагаются на табачную промышленность», — говорит Ип.
Уровень воздействия пассивного курения снизился с 2010 по 2018 год, но остается высоким, говорится в одной статье в китайском журнале Lancet. Например, в 2010 году курение разрешалось на 63% рабочих мест, а в 2018 году — на 51%. В 2010 году в 39% больниц и медицинских центров Китая разрешалось курить; в 2018 году — 24%. В ресторанах этот показатель снизился с 89% до 73%.
«Недавно, в результате крупной реструктуризации правительства, табак перешел из Министерства торговли в Министерство здравоохранения», — говорит Ип. «Это займет время, но я думаю, что интересы здоровья в конечном итоге возьмут верх».
А загрязнение? На протяжении десятилетий Китай стремился к экономическому развитию, не задумываясь об окружающей среде или влиянии загрязнения на здоровье. Одно исследование 2015 года, проведенное независимой исследовательской группой Berkeley Earth, показало, что загрязнение воздуха способствует 1.6 миллионов смертей в год в Китае. Но сейчас здоровье является частью уравнения будущего экономического развития, говорит Йип.
«Это непросто», — говорит она. «Учитывая масштабы загрязнения — воздух, вода, почва — это тоже потребует времени».
Сьюзан Бринк — писатель-фрилансер, освещающий вопросы здравоохранения и медицины. Она является автором книги The Fourth Trimester и соавтором книги A Change of Heart.
.